Содержание:
- 1 Очаговая пневмония
- 2 Очаговая пневмония
- 3 Причины очаговой пневмонии
- 4 Патоморфология очаговой пневмонии
- 5 Симптомы очаговой пневмонии
- 6 Диагностика очаговой пневмонии
- 7 Лечение очаговой пневмонии
- 8 Прогноз при очаговой пневмонии
- 9 Главное меню
- 10 Аускультация легких: дополнительные дыхательные шумы (крепитация, хрипы, шум трения плевры)
- 11 “Утверждено”
- 12 ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ СТУДЕНТОВ
- 13 ПРИ ПОДГОТОВКЕ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
Очаговая пневмония
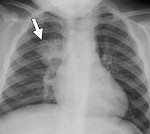
Очаговая пневмония – разновидность острой пневмонии с локализацией инфекционно-воспалительного процесса на ограниченном участке легочной ткани в пределах мелких структурных единиц — долек легкого. Течение очаговой пневмонии характеризуется лихорадкой и ознобами, кашлем сухим или со скудной мокротой, болью в грудной клетке, общей слабостью. Диагностика очаговой пневмонии основана на физикальных, рентгенологических данных, результатах лабораторных исследований (мокроты, периферической крови). Принципы лечения очаговой пневмонии заключаются в назначении антибиотикотерапии, бронхолитических и муколитических средств, лекарственных ингаляций, физиотерапевтических процедур (УВЧ, электрофореза), ЛФК, массажа.
Очаговая пневмония
В структуре различных форм воспаления легких очаговые пневмонии составляют наиболее обширную группу – примерно 2/3 всех случаев. Воспаление при очаговой пневмонии нередко начинается с терминальных бронхов, захватывая в виде одиночного или множественных очагов одну или группу долек легкого. Поэтому очаговой пневмонии в пульмонологии соответствуют термины «бронхопневмония» и «лобулярная пневмония». В целом воспалительный процесс при очаговой пневмонии мене активен, а клиническая картина не столь выражена, как при крупозной пневмонии.
Причины очаговой пневмонии
В большей части случаев очаговая пневмония является вторичной, выступая осложнением острых респираторных инфекций, протекающих с явлениями трахеобронхита и бронхита. Заболеваемость очаговой пневмонией резко возрастает в периоды эпидемиологических вспышек гриппа. Предполагается, что вирус гриппа в известной степени сенсибилизирует организм, изменяет ткани дыхательных путей и делает их более восприимчивыми к условно-патогенной и вирулентной флоре. Среди пневмотропных агентов встречаются респираторно-синтициальные вирусы, риновирусы, аденовирусы, вирусы парагриппа.
Среди микробных возбудителей очаговой пневмонии в 70-80% случаев выделяются пневмококки различных типов. Наряду с пневмококком, этиологическими агентами бронхопневмонии могут выступать палочка Фридлендера, стрептококк, стафилококк, менингококк, кишечная палочка, микробные ассоциации, в некоторых случаях — микоплазмы, хламидии, риккетсии и др. Стафилококковые пневмонии часто осложняются абсцедированием легких и развитием эмпиемы плевры.
При первичной очаговой пневмонии имеет место бронхогенный путь проникновения возбудителей, при вторичных — гематогенный или лимфогенный пути распространения. Предрасполагающим моментом может выступать снижение функции местных и общих защитных систем вследствие курения, переохлаждения, стресса, вдыхания токсических веществ, снижения вентиляционных способностей легких (при пневмосклерозе, эмфиземе), метеорологических факторов (колебаний влажность воздуха, барометрического давления и др.).
Патоморфология очаговой пневмонии
Патоморфологические изменения при очаговой пневмонии соответствуют таковым при долевой пневмонии и проходят стадии серозного выпота, опеченения и разрешения.
В зависимости от величины фокуса воспаления различают мелкоочаговые и крупноочаговые пневмонии, развивающиеся в пределах дольки. Кроме этого, воспалительные очаги могут быть единичными или множественными. Чаще всего патологический процесс развивается в продольном направлении (с последовательным вовлечением бронхов, бронхиол и альвеолярных ходов), реже – путем поперечного (перибронхиального) распространения.
Альвеолярный экссудат при очаговой пневмонии обычно имеет серозный характер с примесью лейкоцитов и слущенного альвеолярного эпителия, иногда — геморрагический характер. Обычно поражаются задненижние сегменты легких, в редких случаях — верхнедолевые сегменты. Серо-красные участки воспаленной легочной ткани уплотнены, чередуются с более светлыми участками эмфиземы и темными – ателектаза, что придает легкому неоднородный пестрый вид. Обычно очаговая пневмония полностью разрешается, однако возможны исходы в абсцесс, гангрену легкого, хроническую пневмонию.
Симптомы очаговой пневмонии
Начало очаговой пневмонии может быть острым или постепенным, манифестирующим с продромальных явлений. Клиническое течение бронхопневмонии характеризуется лихорадкой с ознобами, потливостью, общей слабостью, головной болью. Отмечаются боли в грудной клетке при дыхании и кашле.
Температура тела при очаговой пневмонии, как правило, повышается до 38-39°С, у ослабленных и пожилых пациентов может сохраняться нормальной или подниматься до субфебрильных цифр. Продолжительность лихорадочного периода при своевременно начатой антибактериальной терапии обычно составляет 3—5 дней. Кашель носит сухой или влажный характер с отделением незначительного количества слизистой, иногда — слизисто-гнойной мокроты. При крупноочаговой и сливной пневмонии может отмечаться одышка и цианоз носогубного треугольника.
Объективные данные при очаговой пневмонии характеризуются учащением дыхания до 25–30 в мин., тахикардией до 100-110 уд. в мин., приглушенностью сердечных тонов, жестким дыханием, звучными влажными хрипами. При наличии сопутствующего бронхита выслушиваются рассеянные сухие хрипы; в случае присоединения сухого плеврита — шум трения плевры.
При благоприятном течении очаговой пневмонии клиническое выздоровление обычно наступает к 12—14-му дню, рентгенологическое — к исходу 2—3-й недели или несколько позже.
Течение стрептококковой очаговой пневмонии нередко отягощается развитием экссудативного плеврита или эмпиемы плевры. Очаговые пневмонии, вызываемые палочкой Фридлендера и стафилококковой инфекцией, могут сопровождаться абсцедированием, что проявляется усилением интоксикации, увеличением количества мокроты и изменением ее характера на гнойный. Кроме этого, стафилококковые пневмонии потенциально опасны в плане осложнения пиопневмотораксом, легочным кровотечением, гнойным перикардитом, амилоидозом, сепсисом.
Гипертоксические вирусные пневмонии, протекающие в форме крупноочаговых, сливных, субдолевых, долевых, часто осложняются развитием геморрагического синдрома: кровохарканьем, носовыми кровотечениями, микрогематурией, иногда легочными и желудочно-кишечными кровотечениями. Послеоперационные очаговые пневмонии опасны развитием дыхательной или сердечно-сосудистой недостаточности.
Диагностика очаговой пневмонии
Дифференциальный диагноз очаговой пневмонии необходимо проводить с туберкулезом, альвеолярным раком легкого, абсцессом и инфарктом легкого. С этой целью выполняется комплекс рентгенологического и клинико-лабораторного обследования с оценкой результатов рентгенологом и пульмонологом.
Рентгенологическая картина при очаговой пневмонии может быть вариабельна. В типичных случаях с помощью рентгенографии легких определяются очаговые изменения на фоне периваскулярной и перибронхиальной инфильтрации. В сомнительных случаях рентгенологические данные должны уточняться с помощью КТ и МРТ легких, бронхоскопии.
Для выяснения этиологии очаговой пневмонии производится исследование мокроты или смывов бронхов (микроскопическое, цитологическое, ПЦР, на КУБ, бактериологическое). В крови выявляется нейтрофильный лейкоцитоз, увеличение СОЭ, повышение содержания сиаловых кислот и фибриногена, диспротеинемия, положительная реакция на С-реактивный белок. Для исключения септицемии при тяжелом течении очаговой пневмонии проводится исследование крови на гемокультуру.
Лечение очаговой пневмонии
При очаговой пневмонии требуется как можно более ранее назначение антибиотиков с учетом данных клинико-рентгенологической и микробиологической диагностики; целесообразна комбинация препаратов различных групп. В лечении пневмоний традиционно применяются пенициллины, цефалоспорины, фторхинолоны курсами не менее 10-14 дней. Кроме внутримышечных и внутривенных инъекций антибиотиков, используется также их внутриплевральное, эндобронхиальное, эндолимфатическое введение.
В остром периоде очаговой пневмонии проводится инфузионная дезинтоксикационная и противовоспалительная терапия, в тяжелых случаях в схему лечения очаговой пневмонии вводят кортикостероиды. Назначаются бронхолитические и муколитические препараты, разжижающие мокроту и облегчающие ее эвакуацию из бронхиального дерева (эуфиллин, теофиллин, бромгексин и др.), аэрозольные ингаляции (лекарственные, щелочные, масляные, ферментные). Активно применяются витамины и стимуляторы иммуногенеза.
При явлениях дыхательной недостаточности показана оксигенотерапия, при сердечной недостаточности — сердечные гликозиды и мочегонные препараты. Тяжелые формы очаговой пневмонии требуют проведения плазмафереза. После стихания острых явлений к лечению очаговой пневмонии добавляют физиотерапевтические процедуры (лекарственный электрофорез, УВЧ, ДМВ-терапия), массаж грудной клетки.
Прогноз при очаговой пневмонии
Критериями разрешения очаговой пневмонии служат: исчезновение клинической симптоматики, нормализация рентгенологических и лабораторных показателей. Своевременная и рациональная терапия очаговой пневмонии предупреждает затяжное течение или рецидивирование воспаления. Реконвалесценты, перенесшие очаговую пневмонию, наблюдаться терапевтом-пульмонологом не менее 6 мес.
Наименее благоприятным прогнозом характеризуются стафилококковые пневмонии, протекающие с абсцедированием и деструкцией, а также вирусные пневмонии с молниеносным течением.
Главное меню
Аускультация легких: дополнительные дыхательные шумы (крепитация, хрипы, шум трения плевры)
 Аускультация легких: дополнительные дыхательные шумы (крепитация, хрипы, шум трения плевры)
Аускультация легких: дополнительные дыхательные шумы (крепитация, хрипы, шум трения плевры)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
Национальный медицинский университет имени А. А.Богомольца
“Утверждено”
На методическом совещании кафедры
Пропедевтики внутренней медицины № 1
Заведующий кафедры
“______” _____________ в 2011 г.
МЕТОДИЧЕСКИЕ УКАЗАНИЯ
ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ СТУДЕНТОВ
ПРИ ПОДГОТОВКЕ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
Длительность занятия – 3 академических часа
1. Актуальность темы
Во всем мире патология органов дыхания занимает существенное место среди причин потери работоспособности и смертности, в то же время отмечается стойкая тенденция к росту заболеваемости. Поэтому изучение основ объективного обследования больных, в частности аускультативной дифференциации побочных дыхательных шумов, позволит достичь необходимого профессионального уровня в диагностике заболеваний бронхолегочной системы.
2. Конечные цели:
— Методически верно проводить аускультацию легких
— Определять основные и дополнительные дыхательные шумы
— Классифицировать дополнительные дыхательные шумы по месту образования и характеру звучания
— Объяснять механизм образования и аускультативные признаки сухих и влажных хрипов
— Трактовать аускультативные признаки крепитации и условия ее возникновения
— Объяснять механизм образования и аускультативные признаки шума трения плевры;
— Демонстрировать знание механизмов образования дополнительных аускультативных феноменов: плевроперикардиального шума, шума плеска Гиппократа, шума падающей капли.
— Обнаруживать аускультативные признаки плевроперикардиального шума, шума плеска Гиппократа, шума падающей капли
— Дифференцировать побочные дыхательные шумы у больных с патологией дыхательной системы
— Делать вывод о состоянии системы органов дыхания на основании физикального обследования грудной клетки
3. Базовые знания, умения, навыки, необходимые для изучения темы
Названия предыдущих дисциплин
Анатомия человека
– Описывать проекцию долей легких на грудную стенку
– Определять топографические ориентиры на поверхности грудной клетки
Физиология
– Объяснять механизмы регуляции дыхания, влияния на дыхательный центр
– Представлять циркуляцию межплевральной жидкости, анализировать условия ее синтеза и фильтрации
Гистология, цитология и эмбриология
– Объяснять особенности строения трахеи и бронхов разного калибра
– Описывать состав плевральной жидкости, ее количество и характеристики в норме.
Латинский язык и медицинская терминология Деонтология в медицине
4.Задание для самостоятельного труда во время подготовки к занятию:
4.1.Перечень основных сроков, которые должен усвоить студент
При подготовке к занятию:
4.2.Теоретические вопросы к занятию:
Что такое дополнительные дыхательные шумы? Какие Вы знаете дополнительные дыхательные шумы? Что такое хрипы, когда они возникают? Как классифицируют хрипы? Какие бывают сухие хрипы? Какой механизм возникновения сухих хрипов? Какие бывают влажные хрипы? Какой механизмы их возникновения? Какое диагностическое значение сухих и влажных хрипов? Что такое крепитация, субкрепитирующие хрипы? При каких патологических состояниях выслушивается крепитация? Какие аускультативные особенности шума трения плевры? Каким образом можно отличить крепитацию от шума трения плевры? Какие отличия сухих хрипов от шума трения плевры? Что такое бронхофония и какое ее диагностическое значение?
4.3. Практические работы, которые выполняются на занятии
Проведения расспроса и осмотра больного с бронхо-легочной патологией, выделение основных симптомов заболевания. Проведение перкуссии грудной клетки показательного больного, анализ и интерпретация полученных данных, выделения основных симптомов. Аускультация основных дыхательных шумов, определения их качественных и количественных изменений. Аускультация дополнительных дыхательных шумов, выполнения приемов относительно их дифференциации, анализ и обобщение полученных данных.
5. Содержание темы занятия.
Побочные (дополнительные) Дыхательные шумы — это хрипы, крепитация, шум трения плевры, плевроперикардиальный шум, шум плеска Гиппократа, шум падающей капли.
Хрипы возникают в трахее, бронхах и в полостях. Они разделяются на сухие и влажные, выслушиваются в обе фазы дыхания. Сухие хрипы. Причиной возникновения сухих хрипов является сужение просвета бронхов в результате воспалительного отека слизистой оболочки или тотального спазма гладких мышц мелких бронхов (приступ бронхиальной астмы), а также скопления в бронхах вязкого секрета, который также может суживать их просвет. Все это приводит к тому, что во время дыхания воздух проходит с шумом. В зависимости от того, в каком месте образуются сухие хрипы, они разделяются на свистящие, дискантовые, высокие и басовые, низкие, гудящие, жужжащие. Свистящие хрипы образуются в случае сужения мелких бронхов, басовые — в случае колебания вязкой мокроты в больших бронхах. По данным английского пульмонолога А. Форгача (1980), в основе возникновение сухих хрипов лежит спадение стенок мелких бронхов в результате повышенного внутригрудного давления во время выдоха (экспираторный коллапс бронхов); во время прохождения воздуха с разной скоростью через образованные щели возникают звуки, подобные свистам и жужжанию. Высота и тембр сухих хрипов зависят не столько от калибра бронхов, сколько от скорости воздушной струи. Сухие хрипы могут выслушиваться над всей поверхностью легких (бронхиты, бронхиальная астма) или на ограниченном участке, что имеет более важное диагностическое значение (туберкулез, опухоли, рубцы и тому подобное). Иногда сухие хрипы можна слышать на расстоянии или их можно почувствовать приложенной к груди ладонью.
Влажные хрипы Образуются в трахее, бронхах и полостях легких при наличии в них жидкого секрета (экссудата, трансудата, крови). Прохождение воздуха через жидкость приводит к образованию пузырьков, которые всплывают на поверхность и лопаются. Влажные хрипы называют также пузырьчатыми.
В зависимости от калибра бронха, в котором возникают влажные хрипы, различают Мелкопузырчатые (образуются в мелких бронхах и бронхиолах), Среднепузырчатые (в бронхах средней величины) и Крупнопузырчатые (в больших бронхах, полостях и больших бронхоэктазах) хрипы. Выслушивание крупнопузырчатых хрипов в верхних отделах легких, где нет больших бронхов, может свидетельствовать о наличии в легких полости (туберкулезная каверна). Середнепузырчатые хрипы обычно выслушиваются в случае развития бронхита. Наличие мелкопузырчатых хрипов на ограниченном участке может свидетельствовать о переходе воспалительного процесса из бронхиолл на альвеолы (очаговая пневмония).
В зависимости от характера изменений в легких влажные хрипы могут быть разделены по качеству звука на громкие, звучные (Консонирующие) и незвучные (Неконсонирующие). Звонкие влажные хрипы возникают в бронхах или полостях, которые окружены уплотненной легочной тканью, особенно в гладкостенных кавернах в результате резонанса в них. Во время выслушивания звонких хрипов возникает такое впечатление, будто они образутся близко около уха.
Появление звонких хрипов в нижних отделах легких может свидетельствовать о воспалении легочной ткани, которая окружает бронхи, а в верхних – о наличии туберкулезного инфильтрата или каверны. В отдельных случаях над большими кавернами на фоне амфорического дыхания звонкие хрипы могут иметь металлический оттенок.
Незвонкие хрипы выслушиваются в случае развития бронхита, острого отека легких (неуплотненное легкое заглушает лопание пузырьков в бронхах). После кашля они могут изменяться (увеличиваться, уменьшаться).
По мнению А. Форгача, возникновение влажных хрипов тоже обусловлено механизмами экспираторного коллапса: во время выдоха стенки бронхов смыкаются, а во время вдоха раскрываются, что сопровождается появлением коротких звуков – «щепу», которые имеют традиционное название — влажные хрипы. На основании концепции А. Форгача Американская ассоциация грудных болезней классифицирует все хрипы на «свист» и «треск» (грубые, нежные), которые, в свою очередь, разделяют на инспираторные и экспираторные.
Иногда образуется звук, котрый напоминает шум падающей капли. Такое явление выслушивается над каверной или плевральной полостью, в которой содержится жидкость (обычно гной), в случае изменения положения, лежа на положение, сидя, когда капли жидкости падают вниз и стучат по поверхности гнойного экссудата.
Крепитация Напоминает особенный треск, который возникает в результате разлипания склеенных стенок альвеол во время их наполнения воздухом в момент вдоха. Следовательно, в отличие от хрипов, крепитацию можна слышать лишь на высоте вдоха. Крепитация напоминает звук, который возникает во время растирания пальцами около уха клока волос. В основном крепитация наблюдается при наличии воспаления легочной ткани, которое отмечается во время развития круппозной пневмонии в начальной стадии (crepitatio indux) и в конечной, то есть стадии разрешения (crepitatio redux), а также в случае возникновения инфаркта легких, компрессионного ателектаза. В случае появления в альвеолах большего количества секрета крепитация может исчезать.
Иногда крепитация может иметь кратковременный характер. Например, у людей преклонных лет, ослабленных после пребывания в положении, лежа, во время первых вдохов (потом исчезает).
У больных тяжелыми сердечными заболеваниями в нижних отделах легких с обеих сторон можно услышать так называемую застойную крепитацию. Иногда трудно отличить крепитацию от мелкопузырчатых хрипов. Необходимо помнить, что хрипы слышны на вдохе и выдохе, они разнообразны, изменяются после кашля (иногда могут исчезать); крепитацию слышна лишь на высоте вдоха, она однообразна, постоянна (в случае воспаления), после кашля не изменяется.
Шум трения плевры. У здоровых людей скольжение висцерального листка плевры по внутренней поверхности париетального листка происходит без всяких шумов. Шум трения плевры возникает в случае воспаления плевры (сухого плеврита), когда она покрывается фибрином и ее поверхность становится неровной, шершавой, во время образования ячеек инфильтрации, спаек, тяжей, высыпаний, а также в случае избыточной сухости плевры во время обезвоживания организма (холера, уремия). Он напоминает хруст снега или звук, который образуется тогда, когда вблизи уха тереть пальцем по тыльной поверхности кисти. Шум трения плевры носит прерывистый характер, выслушивается в обе фазы дыхания; лучше всего определяется в местах значительной экскурсии легочных краев (вдоль средней, задней подмышечной и лопатной линий). В зависимости от характера плевральных изменений шум трения плевры может быть нежным или грубым (иногда его можно почувствовать рукой во время пальпации грудной клетки).
Шум трения плевры может напоминать крепитацию или влажные хрипы. Установить характер шума помогают такие признаки:
1) после кашля хрипы изменяют свой характер или на некоторое время совсем исчезают, шум трения плевры не изменяется
2) во время нажима стетоскопом на грудную клетку шум трения плевры усиливается, хрипы не изменяются;
3) крепитация выслушивается лишь на высоте вдоха, шум трения плевры слышен как во время вдоха, так и во время выдоха;
4) если закрыть рот и зажать нос, то во время втягивания и выпячивания живота можно выслушать лишь шум трения плевры (в результате движений диафрагмы плевральные листки начинают скользить).
Необходимо помнить, что шум трения плевры часто сопровождается болью во время дыхания. В случае значительной боли больной может щадить дыхание, шум трения плевры может ослабевать, исчезать или приобретать прерывистый характер (напоминать саккадированное дыхание).
Во время поражения плевры, которая покрывает средостение или лежит близко к сердцу, может выслушиваться так называемый Плевроперикардиальный шум. Его можна услышать не только во время дыхания, но и синхронно с работой сердца (во время систолы и диастолы).
Часто шум трения плевры исчезает не только после выздоровления, но и в случае появления в плевральной полости жидкости или воздуха. После исчезновения жидкости или воздуха шум трения плевры может возникать опять. В отдельных случаях он может отмечаться на протяжении длительного времени.
Иногда у больных при условиях одновременного появления в плевральной полости жидкости и воздуха (гидропневмоторакс) можно выслушать так называемый шум плеска в грудной клетке («шум плеска Гиппократа»), Впервые описанный Гиппократом. Для этого нужно приложить ухо к грудной клетке над местом гидропневмотораксу и потрясти больного. Иногда шум плеска может чувствовать сам больной (во время резкого изменения положения тела).
Звук падающей капли является также симптомом гидро — или пиопневмотораксу. Этот феномен объясняется падением капли жидкости в случае перехода больного из положения лежа в положение сидя.
Материалы для самоконтроля:
А. Задания для самоконтроля.
1) Дайте короткий ответ на следующие вопросы:
1. Механизм образования и аускультативные признаки хрипов.
2. Классификация хрипов.
3. Механизм образования и аускультативные признаки крепитации, ее виды.
4. Механизм образования и аускультативные признаки шума трения плевры.
5. Механизм образования и аускультативные признаки шума падающей капли, шума плеска Гиппократа, плевроперикардиального шума.
6. Дифференциальная диагностика между хрипами, крепитацией, шумом трения плевры.
2) Определите правильную последовательность возникновения побочных дыхательных шумов у больных круппозной пневмонией:
Crepitatio redux — crepitatio indux – бронхиальное дыхание
Правильный ответ: 2–3–1.
3) Выберите логично связанные между собой понятия:
Побочный дыхательный шум Место образования
1. Хрипы а) в бронхах
2. Крепитация б) в плевре, между ее листками
3. Шум трения плевры в) в плевре при гидропневмотораксе
4.Шум плеска грамм) в полостях
5.Шум падающей капли д) в альвеолах
Правильный ответ: 1-а, г; 2-д; 3-6; 4-в; 5-в.




