Содержание:
Серозный менингоэнцефалит код по мкб 10
ПАРОТИТНАЯ ИНФЕКЦИЯ (код по МКБ-10 — В26
Паротитная инфекция (эпидемический паротит, свинка) — острое вирусное заболевание с преимущественным поражением слюнных желез; реже поражаются другие железистые органы: поджелудочная железа, яички, яичники, молочные железы и др., а также нервная система (серозный менингит, менингоэнцефалит, неврит и др.).
1— 2 дня в него вовлекается железа с противоположной стороны. Кожа над припухлостью напряжена, но без воспалительных изменений. При пальпации слюнная железа мягкой или тестоватой консистенции, болезненная. Выделяют болезненные точки Н. Ф. Филатова: впереди мочки уха, в области верхушки сосцевидного отростка и в месте вырезки нижней челюсти.
Поражение подчелюстных слюнных желез (субмаксиллит) часто сочетается с поражением околоушных слюнных желез, редко бывает первичным и единственным проявлением болезни. В этих случаях припухлость располагается в подчелюстной области в виде округлого образования тестоватой консистенции. При тяжелых формах в области железы может появиться отек клетчатки, распространяющийся на шею.
Изолированное поражение подъязычной слюнной железы — сублингвит — встречается исключительно редко. При этом припухлость появляется под языком.
Орхит обычно появляется через 1—2 недели после начала поражения слюнных желез; первичной локализацией паротитной инфекции яички становятся реже. Заболевание проявляется болями в области мошонки и яичка. Яичко увеличивается, уплотняется, при


 Рис. 2. Поражение околоушной железы слева
Рис. 2. Поражение околоушной железы слева
Пальпации резко болезненно. Кожа мошонки слабо гиперемирована.
Поражение нервной системы при эпидемическом паротите манифестирует серозным менингитом, менингоэнцефалитом, редко невритом или полирадикулоневритом.
Серозный менингит чаще появляется на 7—10-й день болезни, после того как симптомы поражения слюнных желез начинают убывать или почти полностью ликвидируются. Начинается остро, с повышения температуры, появления головной боли и многократной рвоты. С первых дней болезни выявляется менингеальный синдром: ригидность затылочных мышц, положительные симптомы Керни га, Брудзинского. Выраженность клинических проявлений может быть различной, что определяет тяжесть заболевания. Окончательно диагноз устанавливают по результатам спинномозговой пункции. При паротитном менингите спинномозговая жидкость прозрачная, вытекает частыми каплями или струей, обнаруживают высокий лимфоцитарный цитоз (от0,5хЮ6/л до ЗхЮ6/л), до 95-98% лимфоцитов. Содержание белка несколько повышено (от 0,99 до 1,98 г/л), а количество глюкозы и хлоридов в пределах нормы.
При сочетании серозного менингита с энцефалитом (менингоэнцефалит) заболевание проявляется нарушением сознания, бредом, судорогами, возможны гиперкинезы и патологические рефлексы.
Невриты и полирадикулоневриты встречаются редко. Резкое увеличение околоушной железы может приводить к сдавлению лицевого нерва и к параличу. В этом случае на стороне пораженного лицевого нерва нарушается функция мимических мышц: складки лба сглажены, бровь несколько опушена, глазная шель не смыкается (заячий глаз), носогубная складка сглажена. Появляется болезненность в точке выхода лицевого нерва.
В периоде реконвалесценции эпидемического паротита возможны полирадикулиты типа Гийена—Барре. Клинически они проявляются нарушением походки, парезами и параличами нижних конечностей, которые имеют все признаки периферических: отсутствие рефлексов, пониженный мышечный тонус, атрофия мышц, симметричность поражения. Одновременно возникает болевой синдром. В спинномозговой жидкости повышается содержание белка и нарастает лимфоцитарный цитоз.
Паротитный панкреатит развивается обычно в сочетании с поражением других органов и систем, возникает на 5—9-й день от начала болезни. В редких случаях является единственным проявлением болезни. Диагноз устанавливают по повышению уровня амилазы в крови.
Для лабораторного подтверждения методом ИФА в крови выявляют специфические антитела класса 1§М. Специфические антитела класса 1§С появляются несколько позже и сохраняются многие годы.
Паротитную инфекцию, протекающую с поражением слюнных желез, дифференцируют с гнойными паротитами, паротитами при сепсисе, инфекционным мононуклео-
Зом, с закупоркой протока слюнной железы и др. Паротитный менингит дифференцируют с энтеровирусным серозным менингитом, туберкулезным менингитом. Паротитный орхит дифференцируют с энтеровирусным орхитом, бактериальным орхитом и др.
Гнойный паротит обычно возникает на фоне какой-либо бактериальной инфекции полости рта, придаточных пазух, сепсиса.
При инфекционном мононуклеозе увеличены лимфатические узлы, в том числе и околоушные. Слюнные железы остаются непораженными.
При закупорке протока слюнной железы процесс односторонний, лихорадка отсутствует. Камни слюнной железы можно обнаружить с помощью сиалографии или при ультразвуковом исследовании.
Серозный менингит энтеровирусной этиологии редко бывает единственным проявлением болезни. Решающее значение имеют данные эпидемического анамнеза и результаты лабораторного обследования.
Туберкулезный менингит отличается постепенным началом болезни, медленным нарастанием менингеальных симптомов, выпадением в пробирке с ликвором фибринозной пленки в виде паутинки. Заболевание обычно развивается на фоне активного туберкулеза органовдыхания.
Специфического лечения нет.
При появлении клинических симптомов панкреатита больной нуждается в постельном режиме и более строгой диете. В тяжелых случаях прибегают к внутривенному капельному введению жидкости с ингибиторами протеолиза — апротинина (гордокс, контрикал, трасилол). Для снятия болевого синдрома назначают спазмолитики и анальгетики: метамизол натрия (анальгин), папаверин, дротаверин (но-шпу). Для улучше-

Рис. 3. Субмаксиллит
Ния пищеварения рекомендуется назначать ферментные препараты (панкреатин, панзи — норм, фестал). Для предупреждения развития осложнений у больных с тяжёлыми формами заболевания рекомендованы индукторы интерфероногенеза (виферон, циклоферон, анаферон детский и др.).
Больного с орхитом лучше госпитализировать. Назначают постельный режим, суспензорий на острый период болезни. В качестве противовоспалительных средств применяют кортикостероидные гормоны из расчета
2- 3 мг/кг в сутки (по преднизолону) в 3—4 приема в течение 3—4 дней с последующим быстрым уменьшением дозы при общей продолжительности курса не более 7—10 дней. Для снятия болевого синдрома назначают анальгетики и десенсибилизирующие препараты: хлоропирамин (супрастин), промета — зин (пипольфен), хифенадин (фенкарол). При значительном отеке яичка с целью устране-

Ния давления на паренхиму органа оправдано хирургическое вмешательство — рассечение белочной оболочки.
При подозрении на паротитный менингит с диагностической целью показана спинномозговая пункция, в редких случаях ее можно проводить и как лечебное мероприятие для понижения внутричерепного давления. С целью дегидратации вводят лазикс. В тяжелых случаях прибегают к инфузи — онной терапии (1,5% раствора реамберина, 20% раствор глюкозы, витамины группы В).
Заболевших паротитной инфекцией изолируют из детского коллектива до исчезновения клинических проявлений (не более чем на 9 дней). Среди контактных лиц разобщению подлежат дети до 10 лет, не болевшие паротитной инфекцией и не получавшие активной иммунизации, сроком на 21 день. В случаях точного установления даты контакта сроки разобщения сокращаются и дети подлежат изоляции с 11-го по 21-й день инкубационного периода. Заключительная дезинфекция в очаге инфекции не проводится, но следует проветрить помещение и провести влажную уборку с использованием дезинфицирующих средств.
Единственно надежным методом профилактики является активная иммунизация.
Для вакцинации используют отечественные паротитную культуральную живую вакцину, а также живую аттенуированную дивакцину паротитно-коревую. Вакцинный штамм отечественной вакцины выращивается на клеточной культуре эмбрионов японских перепелов. В России разрешены также следующие комбинированные вакцины для профилактики кори и краснухи, паротита: Приорикс («ГлаксоСмитКляйн», Англия), ММ Р-11 («Мерк Шарп и Доум», США), вакцина против кори, паротита, краснухи индийского производства («Серум Инститьют»). Зарубежные вакцинные штаммы культивируются на куриных эмбрионах.
Вакцинации подлежат дети в возрасте 12 месяцев с ревакцинацией в 6 лет, не болевшие паротитной инфекцией. Вакцину вводят подкожно в объеме 0,5 мл в наружную поверхность плеча. После проведенной вакцинации и ревакцинации формируется прочный (возможно пожизненный) иммунитет. Рекомендуется также проведение вакцинации по эпидемиологическим показаниям подросткам и взрослым, серонегативным по э пи де м и олог и ч е с ком у п арот и ту.
Вакцина мало реактогенна. Противопоказаниями к вакцинации являются имму — нодефицитные состояния, тяжелые формы аллергических реакций на яичный белок, аминогликозиды.
Серозный менингоэнцефалит код по мкб 10
Серозный менингит (МКБ-10—G02.0). Первичный серозный М. в большинстве случаев вызывается вирусами (энтеровирусами Коксаки и ECHO, вирусами паротита, полиомиелита, клещевого энцефалита, лимфоцитарного хориоменингита). Вторичный серозный М. может осложнять брюшной тиф, лептоспироз, сифилис и другие инфекционные заболевания как проявления общей неспецифической реакции мозговых оболочек.
Ведущим патогенетическим Механизмом серозного М., определяющим тяжесть симптоматики, является острое развитие гипертензивно-гидроцефального синдрома, не всегда соответствующего степени цитологических сдвигов в цереброспинальной жидкости. Плеоцитоз представлен лимфоцитами (в первые дни может быть немного нейтрофильных гранулоцитов) от 0,1 х 109/л до 1,5 х 109/л; содержание белка незначительно повышено, может быть нормальным или даже пониженным за счет разведения обильно секретируемой жидкостью.
Патоморфология: отечность и гиперемия мягкой и паутинной мозговых оболочек, периваскулярная диффузная инфильтрация лимфоцитарными и плазматическими клетками, местами мелкоточечные кровоизлияния. В сосудистых сплетениях мозговых желудочков такие же изменения. Желудочки несколько расширены.

Клиника серозного М. характеризуется сочетанием общеинфекционных, гипертензивно-гидроцефальных и менингеальных симптомов различной степени выраженности. Латентные формы (только с воспалительными изменениями в цереброспинальной жидкости) встречаются в 16,8 % случаев (по Ямпольской). При манифестных формах в 12,3 % случаев преобладают гипертензивные явления, в 59,3 % — сочетание гипертензивных и менингеальных симптомов, в 11,6 % — и энцефалитических. У детей первого года жизни характерны беспокойство, болезненный крик, выбухание большого родничка, симптом заходящего солнца, тремор, судороги. У детей более старшего возраста — головная боль, рвота, возбуждение, беспокойство (иногда застывшая защитная поза). Могут быть застойные явления на глазном дне. Давление цереброспинальной жидкости повышено до 300—400 мм вод. ст.
Течение серозного М. чаще благоприятное. Через 2—4 дня исчезают общемозговые симптомы. Иногда возможен второй подъем температуры тела, появление общемозговых и менингеальных симптомов на 5—7-й день. Цереброспинальная жидкость санируется к концу 3-й недели.
У маленьких детей возможны Судороги, оглушенность, у детей старшего возраста — возбужденное состояние, делирий при тяжелом течении заболевания, энцефалитические реакции при неблагоприятном преморбидном состоянии. Давление цереброспинальной жидкости повышено до 250— 500 мм вод. ст., содержание белка 0,3—0,6 г/л. Цитоз от 0,1 х 109/л до 1,5 х 109/л, у детей младшего возраста значительно выше, но нормализуется быстрее. Острый период длится 5—7 дней, температура тела падает литически на 3—5-й день, менингеальные симптомы исчезают к 7—10-му дню, с 12—14-го дня остаточный цитоз составляет до 0,1 х 109/л, слабо положительные глобулиновые реакции. Появление симптомов энцефалита наряду с убыванием признаков менингита (усиление сухожильных рефлексов, спастичность в конечностях, клонус стоп, интенционный тремор, нистагм, атаксия, психосенсорные расстройства) свидетельствует о паротитном менингоэнцефалите, но через 2 нед они угасают, изолированные невриты сохраняются до 1—2 мес, полирадикулоневриты — до 1—6 мес, исход обычно благоприятный. Этиологию паротитного М. устанавливают на основании эпидемиологических и клинических данных, в сомнительных случаях с помощью серологических исследований (нарастание титра антител в парных сыворотках крови более чем в 4 раза, задержка реакции гемагглютинации и связывания комплемента).
Лимфоцитарный хориоменингит (острый асептический), МКБ-10—G02.8 — зоонозная вирусная инфекция. Инфицирование происходит через вдыхаемую пыль или продукты, зараженные мышиными экскрементами, реже при укусе насекомых. Возбудитель не строго нейротропен, поэтому проявляется заболевание через 8— 12 дней (инкубационный период) генерализованным интоксикационным процессом: гипертермией, патологическими изменениями ряда органов (легких, сердца, слюнных желез, яичек). Лимфоцитарный хориоменингит возникает при проникновении через гематоэнцефалический барьер вируса, вызывающего воспалительные изменения в сосудистых сплетениях желудочков мозга, мягких мозговых оболочках, а в ряде случаев и веществе головного и спинного мозга. При затяжном и хроническом течении заболевания возможны облитерация субарахноидальных пространств, глиоз и демиелинизация в мозговом веществе.
Клиника. Заболевание начинается остро, без продромальных явлений с картины гриппа, пневмонии, миокардита. Озноб сменяется высокой температурой тела. С 1-го дня отмечаются менингеальные явления, диффузная головная боль, тошнота, рвота. При тяжелом течении заболевания наблюдаются возбуждение, галлюцинации с последующей утратой сознания. Через 8— 14 дней от начала заболевания температура тела снижается до субфебрильной.
Менингоэнцефалит
Менингоэнцефалит – воспаление головного мозга и его оболочек, которое в некоторых случаях затрагивает спинной мозг, провоцируя паралич.
Содержание
Менингоэнцефалит у взрослых и детей – полиэтиологическое заболевание. Он может иметь инфекционную, инфекционно-аллергическую или токсическую (поствакцинальную) природу. Иногда причиной менингоэнцефалита являются демиелинизирующие недуги, которые сопровождаются разрушением оболочки волокон центральной и периферической нервных систем.
Чаще всего патологию взывают инфекционные агенты. Основные возбудители менингоэнцефалита:
- бактерии – листерия, риккетсия, менингококк, стафилококк, стрептококк, туберкулезная палочка; вирусы – вирусы кори, клещевого энцефалита, Западного Нила, ветряной оспы, бешенства, герпеса, гриппа, паротита, энтеровирусы, арбовирусы; простейшие – токсоплазма, возбудители малярии; мутантные формы амеб.
Заболевание может быть первичным или выступать осложнением других патологий. Первичное воспаление головного мозга и его оболочек возникает при инфицировании арбовирусами, энцефалитным клещом, герпесом, бешенством, тифом, нейросифилисом, вторичное – при краснухе, кори, ветрянке, туберкулезе, бактериальных синуситах.
Причины возникновения менингоэнцефалита заключаются в проникновении возбудителей в оболочки и вещества головного мозга. Как правило, они распространяются с током крови, реже – с лимфой. При нарушении целостности костей черепа или прорыве полостей с гноем (например, при фронтите), возможен прямой контактный путь инфицирования мозга.
Способы попадания инфекционных агентов в организм отличаются в зависимости от их типа. Например, первичный амебный менингоэнцефалит развивается в результате проникновения амеб в носоглотку из загрязненной воды во время купания или питья, а клещевой – при укусе иксодового клеща, являющего носителем нейротропного вируса.
Менингоэнцефалит у новорожденных и детей младшего возраста случается чаще, чем у взрослых, так как их иммунная система и гематоэнцефалический барьер развиты недостаточно. Недоношенность и внутриутробные инфекции являются факторами, предрасполагающими к развитию патологии.
Заболевание считается очень опасным. Особенно тяжело оно переносится в младшем возрасте. Последствия менингоэнцефалита у детей выражаются в неврологических нарушениях разной степени выраженности.
Симптомы менингоэнцефалита связаны с сильной интоксикацией организма и поражением головного мозга. Каждый из видов патологии обладает специфическими проявлениями.
Типичная клиническая картина наблюдается, если имеет место менингококковый менингоэнцефалит. Его признаки:
- нарушение общего состояния – головная боль, озноб, тошнота, рвота, гипертермия, судороги, светобоязнь, гиперестезия (повышенная чувствительность к раздражителям); изменение сознания – бред, заторможенность; ригидность мышц затылка; нарушение координации движений; анизорефлексия – асимметрия рефлексов.
У детей симптомы менингоэнцефалита, вызванного менингококком, могут дополняться проявлениями менингококковой инфекции: красной сыпью по телу, которая исчезает при надавливании.
Листериозный менингоэнцефалит чаще, чем другие виды заболевания, провоцирует нарушения психики, тремор и проблемы с координацией. Ригидность мышц затылка наблюдается только в половине случаев.
Типичные признаки туберкулезной формы – апатия, раздражительность, головная боль, утомляемость, плохой сон.
Клещевой менингоэнцефалит отличается тем, что в первые 10 дней человек ощущает значительное общее недомогание, затем проявляются неврологические симптомы.
Ветряночный менингоэнцефалит – редкое осложнение ветрянки, которое возникает у детей первого года жизни. Его симптомы – судороги, лихорадочный делирий, апатия, рвота.
Герпетическая форма чаще всего встречается у новорожденных и протекает в форме генерализированной инфекции с тяжелым общим состоянием и неврологическими нарушениями.
Амебный менингоэнцефалит сопровождается насморком, потерей обоняния, головокружением, галлюцинациями и атаксией.
В зависимости от изменений, происходящих с тканями мозга, выделяют гнойный и серозный менингоэнцефалит. При серозном воспалении, характерном для вирусных инфекций, клетки вырабатывают экссудат – полупрозрачную жидкость с небольшим количеством белка. Причина гнойного менингоэнцефалита – инфицирование бактериями. Для него свойственно накопление в воспаленных тканях гноя – мутной густой жидкости.
Если воспаление застрагивает спинной мозг, заболевание сопровождается параличом нижних конечностей.
Диагностика
Менингоэнцефалит диагностируется на основании клинических проявлений, среди которых сильная головная боль, повышение температуры тела, рвота, нарушения сознания и прочие. Кроме того, осуществляется проверка ряда симптомов, в том числе:
- Кернига – больной не может разогнуть ногу в колене, если она согнута в тазобедренном суставе; Брудзинского – при наклоне головы лежащего человека к грудине (верхний симптом) или надавливании на низ живота (средний симптом), его ноги сгибаются; Германа – при сгибании шеи больного он вытягивает большие пальцы стоп; Мондонези – при надавливании на глазные яблоки возникает сильная боль.
Помимо общих симптомов, менингоэнцефалит у детей первого года проявляется стойким выбуханием большого родничка. В процессе диагностики у новорожденных проводят пробу Лессажа: ребенка берут за подмышечные впадины, поддерживая его головку, и приподнимают. При наличии патологии его ножки фиксируются в согнутом состоянии.
Ключевым диагностическим моментом является люмбальная пункция – забор жидкости из спинного мозга, проводимый с помощью прокола тканей в области поясницы. Внешний вид и состав образца, исследуемый с помощью метода ПЦР, дают возможность определить наличие патологии и ее природу. На менингоэнцефалит указывает повышенное количество белка, высокое давление, снижение глюкозы, клеточные примести и так далее.
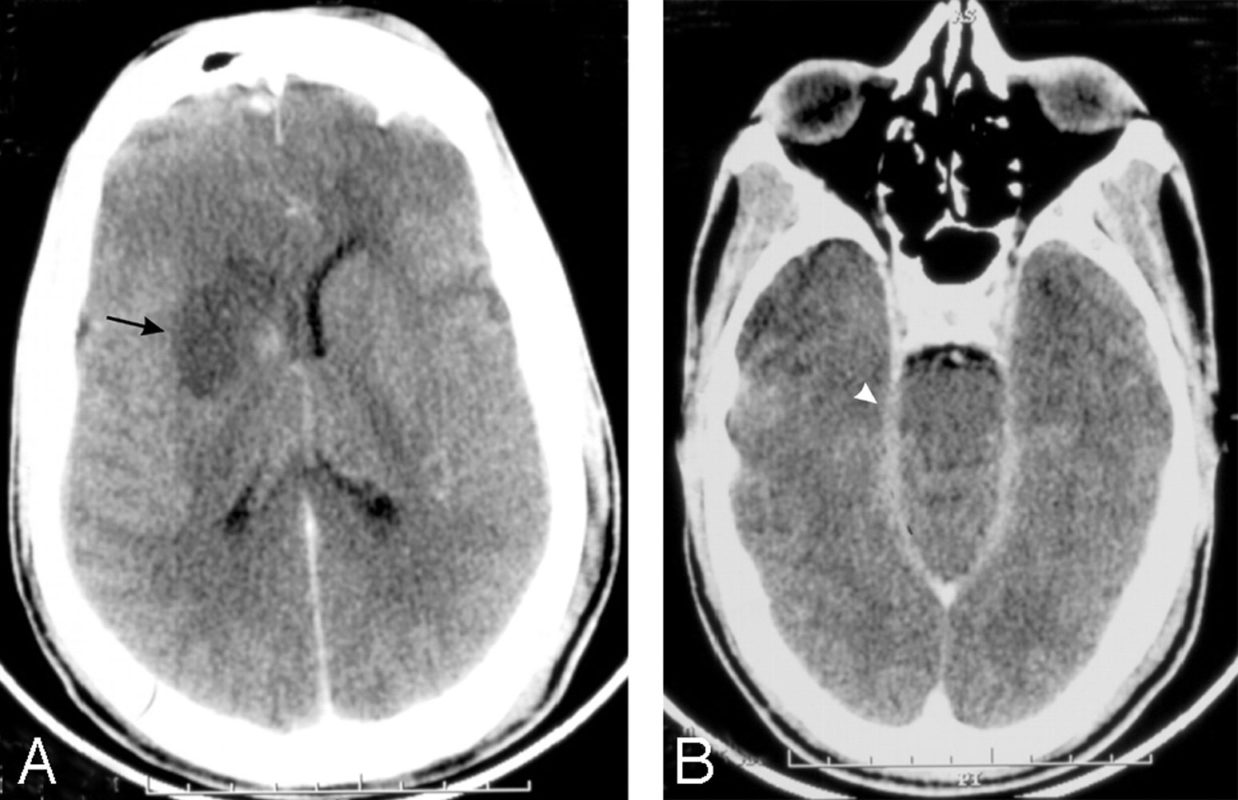
Кроме того, проводятся МРТ или КТ мозга, а также комплексное обследование пациента с целью выявления первичных очагов инфекции: рентген легких, мазок из носоглотки, посев мочи.
Лечение менингоэнцефалита проводится в стационарных условиях в инфекционной больнице. Больному показан постельный режим, полноценное питание и тщательный уход. Тактика лечении определяется формой заболевания.
Гнойный бактериальный менингоэнцефалит требует назначения антибиотиков. В зависимости от выявленной чувствительности микрофлоры назначаются пенициллины, цефалоспорины, карбапенемы или другие препараты. Лекарства вводятся внутривенно в течение 7-10 дней. При амебной форме заболевания используются антибиотики и противогрибковые лекарства.
Вирусный менингоэнцефалит лечится с помощью гамма-глобулинов и индукторов интерферона, вводимых внутримышечно либо внутривенно. Срок терапии – 10-14 дней. В тяжелых случаях таких, как герпетический менингоэнцефалит у детей, могут назначаться рибонуклеаза и кортикостероиды.
Независимо от этиологии заболевания применяются:
- дезинтоксикационные растворы (реополиглюкин), вводимые внутривенно, которые нормализуют состав крови и ускоряют вывод токсинов; антигистаминные препараты (димедрол, тавегил, супрастин); ноотропные и нейропротекторные вещества для восстановления работы ЦНС; витамины и антиоксиданты для укрепления иммунитета; препараты, улучшающие микроциркуляцию крови; седативные средства; противосудорожные лекарства; антихолинэстеразные препараты и так далее.
Поскольку в большинстве случаев после менингоэнцефалита у взрослых и детей наблюдаются негативные последствия, пациенты нуждаются в реабилитационных мероприятиях, к которым относятся физиотерапия и санитарно-курортное лечение.
Прогноз при менингоэнцефалите неблагоприятный: высок процент летальных исходов и тяжелых осложнений. Течение заболевания определяется распространенностью патологического процесса, своевременностью терапии и возрастом пациента. Дети и пожилые люди переносят недуг очень тяжело. Самый неблагоприятный прогноз менингоэнцефалита у недоношенных детей – 80% смертности при сочетании с другими врожденными пороками.
Частые последствия менингоэнцефалита у взрослых и детей:
- парезы; тугоухость; внутричерепная гипертензия; ухудшение зрения; снижение интеллекта; задержка развития; эпилептические припадки; кома и так далее.
В некоторых случаях заболевание проходит без последствий. Но пациенту, перенесшему его необходимо наблюдаться у невролога.
Профилактика
Профилактика патологии заключается в адекватном лечении любых инфекций, проведении вакцинации (защищает от некоторых возбудителей), недопущении контактов с энцефалитными клещами.

