Содержание:
- 1 Препарирование небольших кариозных полостей.
- 2 Катаральный гингивит
- 3 Катаральный гингивит
- 4 Причины катарального гингивита
- 5 Классификация катарального гингивита
- 6 Симптомы катарального гингивита
- 7 Диагностика катарального гингивита
- 8 Лечение катарального гингивита
- 9 Прогноз и профилактика катарального гингивита
- 10 При катаральном гингивите реопародонтография выявляет
Препарирование небольших кариозных полостей.
Начальный этап лечения пародонтита включает:
1. лоскутные операции;
2. профессиональную гигиену;
Какой порошок из серии AIR-FLOW используется для обработки поддесневых областей:
1. порошок CLASSIC;
2. порошок PERIO;
4. порошок SUPER SOFT.
При катаральном гингивите реопародонтография выявляет:
1. повышение потребности пародонта в поступлении кислорода без его полной утилизации;
2. увеличение диаметра и количества функционирующих каппиляров;
3. нарушение тонуса сосудов, их эластичности и венозный застой;
4. показатели остаются в пределах нормальных значений.
Язвенно-некротический гингивит вызывают:
1. стафилококки и стрептококки;
2. фузобактерии и спирохеты;
3. стрептококки и лактобактерии;
4. лактобактерии и фузобактерии.
Наличие ложного десневого кармана характерно для:
1. катарального гингивита;
2. гипертрофического гингивита;
3. язвенно-некротического гингивита;
Микроорганизмы, вызывающие неприятный запах изо рта:
1. сапрофитная микрофлора;
2. аэробные бактерии;
3. пародонтопатогенные анаэробные микроорганизмы;
4. резидентная микрофлора.
Для оценки тяжести пародонтита необходимо определить:
1. подвижность зуба;
2. рецессию десны;
3. потерю пародонтального прикрепления;
4. концентрацию глюкозы в крови;
5. сделать рентгенограмму.
Хлоргексидин для антисептической обработки полости рта применяется в концентрации:
17. При обнаружении с помощью микробиологического метода Aggregatibacter actinomycetеmcomitans в пародонтальных карманах необходимо назначение следующих антибактериальных препаратов:
1. Метронидазол + тетрациклин;
2. Метронидазол + амоскициллин;
3. Метронидазол + суммамед;
4. Метронидазол + азитромицин.
К НПВС, ингибирующим преимущественно ЦОГ-2 относятся:
Цель ортодонтического лечения при деформации зубочелюстной системы и функциональной недостаточности пародонта:
1. восстановить нормальную окклюзионную высоту;
2. добиться клыкового ведения на балансирующей стороне;
3. исправить положение зубов;
4. исправить положение зубов, восстановить нормальную окклюзионную высоту
Метод хирургического лечения пародонтита при глубине пародонтального кармана более 5 мм:
1. кюретаж карманов;
2. операция «открытый кюретаж»;
3. лоскутная операция;
Аллопластический материал по происхождению:
1. донор – животное;
2. донор – другой человек;
3. донор-сам пациент;
Лоскутная операция отличается от открытого кюретажа:
1. удалением грануляционной ткани;
2. нанесением горизонтального разреза;
3. удалением гипертрофированной десны;
4. формированием слизисто-надкостничного лоскута.
Мембраны для направленной тканевой регенерации являются:
3. изолирующим барьером;
4. лечебной повязкой;
Критерием эффективности лоскутной операции является:
1. сохранение швов, незначительные отек и гиперемия по линии шва;
2. десна бледно-розовая, плотно прилежит к поверхности зуба, карман отсутствует;
3. десна бледно-розовая, плотно прилежит к поверхности зуба, уменьшение глубины пародонтального кармана и патологической подвижности;
4. десна бледно-розовая, не кровоточит при зондировании, плотно прилежит к поверхности зуба, уменьшились глубина пародонтального кармана, патологическая подвижность отсутствует.
Физиотерапию в период динамического наблюдения:
3. применяют только при обострении;
4. применяют при улучшении клинической картины болезни.
Шина Мамлока изготавливается в виде:
1. цельнолитой системы искусственных коронок;
2. соединения искусственных коронок лигатурой;
3. съемного протеза с системой кламмеров, охватывающих зубной ряд;
4. системы штифтов, соединенных вместе накладками на оральной поверхности зубов.
Ортодонтическое лечение при патологии пародонта:
2. применяют у пациентов моложе 20 лет;
3. применяют независимо от возраста;
4. применяют только у лиц старшего возраста.
Реконструктивные хирургические методы применяют для:
1. устранения пародонтального кармана;
2. прекращения воспаления в пародонте;
3. удаления гипертрофированных отделов пародонта;
4. восстановления утраченных структур пародонта.
Реконструктивное хирургическое лечение применяют:
1. по неотложным показаниям;
2. в период ремиссии заболевания;
3. с целью санации пародонтального кармана;
4. в период подготовки к ортопедическому лечению.
При проведении профессиональной гигиены жевательную поверхность зубов целесообразно очищать от налета с помощью:
1. штрипс и полировочных паст;
2.щеточек и полировочных паст;
3. ершика и полировочных паст;
4. зубной щетки и полировочных паст.
После проведения профессиональной гигиены необходимо провести:
1. герметизацию фиссур;
2. реминерализацию твердых тканей зуба;
3. контролируемую гигиену полости рта;
4. окрашивание зубов индикаторами налета.
Для удаления зубного камня используют:
1. скейлеры и кюреты;
2. экскаватор, зонд, гладилку;
3. экскаватор, зеркало, зонд;
4. скейлер, эмалевый нож, экскаватор.
1. удаление бактериального мягкого неминерализованного налета;
2. удаление камня с поверхности зубов;
3. сглаживание поверхности корня;
4. снятие над — и поддесневых зубных отложений с помощью ручных, звуковых и ультразвуковых инструментов.
Профессиональная гигиена полости рта включает в себя:
1. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, кюретаж пародонтальных карманов, полирование поверхностей зубов и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
2. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, кюретаж пародонтальных карманов, удаление поддесневых зубных отложений и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
3. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, удаление над — и поддесневых зубных отложений, полирование поверхностей зубов и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
4. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, удаление над — и поддесневых зубных отложений, кюретаж пародонтальных карманов, полирование поверхностей зубов и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
Противопоказанием для применения ультразвукового скейлера является:
1. несъемная ортодонтическая аппаратура;
2. сахарный диабет Iтипа декомпенсированная форма ;
4. затрудненное открывание полости рта.
Для устранения гиперчувствительности зубов используется:
4. жидкотекучий композит.
Зоноспецифическая кюрета Грейси № 13/14 используется для работы в области:
1. вестибулярной поверхности жевательной группы зубов;
2. дистальной поверхности жевательной группы зубов;
3. оральной поверхности жевательной группы зубов;
4. мезиальной поверхности жевательной группы зубов.
Обработка поверхности корня с использованием звуковых и ультразвуковых инструментов это:
1. Root debridement;
2. Root Planning;
1.прибор для очищения съемных протезов в домашних условиях;
2. прибор для очистки зубных щеток;
3. прибор, вымывающий налет и остатки пищи из межзубных промежутков и ретенционных пунктов при помощи подачи струи воды под давлением.
Относительное противопоказание к хирургическому лечению при патологии пародонта:
1. Обострение хронического генерализованного пародонтита
2. Тяжелые соматические заболевания в стадии декомпенсации
3. Фуркационные дефекты III класса.
4. Резорбция костной ткани на 2/3 длины корня и более.
Наличие пародонтального кармана определяется по:
1. погружению зонда на глубину менее 3 мм;
2. обнажению поверхности корня зуба;
3. погружению зонда на глубину 3 мм и более;
1. щелевидное пространство между поверхностью зуба и прилегающим к нему свободным краем десны;
2. пространство между корнем зуба и стенкой альвеолы, образующееся вследствие резорбции костной ткани;
3. щелевидное пространство глубиной 2-3 мм между зубом и свободным краем десны, целостность эпителиального прикрепления не нарушена.
Пародонтальный пуговчатый зонд применяют:
1. для определения состояния тканей пародонта;
2. для зондирования кариозных полостей;
3. для определения глубины и рельефа пародонтального кармана;
4. для обнаружения поддесневых зубных отложений;
1. зубная бляшка представлена скоплением микроорганизмов;
2. зубная бляшка состоит из углеводов и липидов;
3. зубная бляшка представлена органическими компонентами;
4. зубная бляшка состоит из элементов слюны;
5. зубная бляшка представлена межклеточным матриксом, состоящим из полисахаридов, протеинов, липидов, неорганических компонентов, в который включены микроорганизмы, эпителиальные клетки, лейкоциты, макрофаги.
Укажите основные признаки воспалительных изменений в десне:
1. гиперемия, отечность, кровоточивость;
2. десквамация, изъязвление, отечность, кровоточивость, гиперемия;
3. кровоточивость, гноетечение;
4. гиперемия, гноетечение.
Избирательное пришлифовывание зубов при пародонтите производится в пределах:
Лечебную повязку наносят для:
1. продление действия лекарственного препарата;
2. защиты раневой поверхности от действия факторов полости рта;
3. изоляции микроорганизмов кармана с целью предотвращения генерализации инфекции.
Аппликацию целесообразно проводить при местном лечении:
1. фиброматоза десны
2. пародонтальной кисты
3. катарального гингивита
4. хронического пародонтита
Экссудация из пародонтального кармана:
1. исключает лечение кариеса на этом участке;
2. является показанием к наложению постоянной пломбы;
3. является показанием к отсроченному наложению постоянной пломбы;
4. требует удаления пульпы зуба для профилактики пульпита и подвижности зуба.
План санации зубных рядов является частью:
1. плана лечения больного;
2. этапного эпикриза болезни;
3. подготовки к ортопедическому лечению;
4. информированного согласия больного на проведение лечения.
Общие этапы в проведении лоскутной операции и закрытого кюретажа пародонтального кармана:
1. удаление поддесневого зубного камня и грануляционной ткани;
2. нанесение разрезов и формирование лоскутов;
3. формирование лоскутов и удаление поддесневого зубного камня;
4. удаление поддесневого зубного камня, грануляционной ткани и эпителия кармана.
Обогащенной тромбоцитами плазмой (PRP) называют плазму, в которой концентрация тромбоцитов составляет:
Противопоказания к лоскутной операции:
1. пародонтальный карман 5 мм;
2. фуркационный дефект альвеолярной кости II класса;
3. обнажение поверхности корня при краевой рецессии пародонта IV класса;
4. заболевание слизистой оболочки полости рта с нарушением её целостности.
К нерассасывающимся шовным материалам относится:
При фиброзной форме гипертрофического гингивита проводят хирургическое лечение:
3. открытый кюретаж.
При планировании операций для закрытия обнаженной поверхности корня пользуются классификацией:
1. краевой рецессии пародонта;
2. международной статистической;
3. болезней пародонта клинической;
4. вертикальных дефектов альвеолы.
Определяющий критерий для реконструктивного лечения:
1. патологическая подвижность зуба;
2. глубина пародонтального кармана;
3. вертикальный дефект альвеолы;
4. уровень резорбции костной ткани альвеолы к длине корня.
1. изготавливают искусственную коронку;
2. удаляют пульпу и пломбируют каналы корней зуба;
3. применяют лечебные прокладки для сохранения жизнеспособности пульпы;
4. восстанавливают жевательную поверхность пломбировочными материалами.
Показанием к гемисекции зуба при патологии пародонта:
1. краевая рецессия пародонта 1 класса;
2. фуркационный дефект в области моляров верхней челюсти;
3. фуркационный дефект в области моляров нижней челюсти;
4. патологическая подвижность зуба, карман 7 мм и снижение высоты альвеолы на 2/3 длины корня.
Профессиональная гигиена полости рта – это:
1. Комплекс лечебных мероприятий, направленный на устранение над — и поддесневых зубных отложений;
2Комплекс лечебных мероприятий, направленный на устранение наддесневых зубных отложений;
3. Комплекс лечебных мероприятий, направленный на устранение поддесневых зубных отложений и грануляций;
4. Комплекс лечебных мероприятий, направленный на устранение пародонтальных карманов.
Зоноспецифическая кюрета Грейси № 13/14 используется для работы в области:
1. Вестибулярной поверхности жевательной группы зубов;
2Дистальной поверхности жевательной группы зубов;
3. Оральной поверхности жевательной группы зубов;
4. Мезиальной поверхности жевательной группы зубов.
Универсальная кюрета используется для работы в области:
1. Вестибулярной поверхности всех зубов;
2. Всех поверхностей всех зубов;
3. Контактных поверхностей всех зубов;
4. Оральной поверхности всех зубов.
Рабочая часть пародонтального инструмента состоит из:
1. Спинки, лицевой поверхности, боковых поверхностей;
2. Спинки, лицевой поверхности, изогнутого колена, боковых поверхностей, кончика;
3. Спинки, лицевой поверхности, боковых поверхностей, режущих кромок, кончика;
4. Спинки, лицевой поверхности, плеча, боковых поверхностей, режущих кромок.
Для работы на вестибулярной поверхности премоляров используются кюреты :
Что не является противопоказанием для Air-flow:
1. Острые инфекционные заболевания.
2. Бронхиальная астма.
3. Желчекаменная болезнь
4. Заболевания крови.
Удаление поддесневого зубного камня проводят:
1. До кюретажа пародонтальных карманов
2. В процессе кюретажа.
3. Непосредственно после кюретажа.
4. Спустя 7 дней после кюретажа.
Профессиональная гигиена полости рта включает в себя:
1. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, кюретаж пародонтальных карманов, полирование поверхностей зубов и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
2. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, кюретаж пародонтальных карманов, удаление поддесневых зубных отложений и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
3. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, удаление над — и поддесневых зубных отложений, полирование поверхностей зубов и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
4. Мотивацию пациента к лечению, коррекцию индивидуальной гигиены полости рта, удаление над — и поддесневых зубных отложений, кюретаж пародонтальных карманов, полирование поверхностей зубов и проведение реминерализующей терапии, контроль гигиены полости рта на этапах лечения.
Удаление минерализованных зубных отложений осуществляется при проведении:
Катаральный гингивит
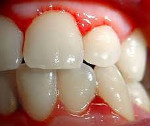
Катаральный гингивит – заболевание пародонта, характеризующееся серозным (катаральным) воспалением десны. Местные изменения при катаральном гингивите включают отек, гиперемию (или цианотичность) слизистой оболочки десны, болезненность и кровоточивость десневого края, наличие зубных отложений, неприятный привкус в полости рта. В диагностике катарального гингивита используется клинический осмотр, определение стоматологических индексов, рентгенологическое исследование. Лечение катарального гингивита может быть местным (удаление зубных отложений, пародонтальные аппликации и повязки, физиотерапия, массаж) и общим (прием противовоспалительных, десенсибилизирующих, витаминных препаратов).
Катаральный гингивит
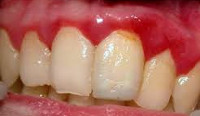
Катаральный гингивит – воспаление десны, затрагивающее поверхностные ткани пародонта и протекающее без повреждения зубодесневого прикрепления. В стоматологии различают следующие клинико-морфологические формы гингивита: катаральный, эрозивно-язвенный, гипертрофический, плазмоцитарный, десквамативный, гранулематозный и атрофический. В структуре воспалительных поражений десен катаральный гингивит встречается наиболее часто – в 90% случаев. Обычно катаральный гингивит диагностируется у детей и лиц молодого возраста (до 30 лет). Мужчины подвержены развитию катарального гингивита чаще, чем женщины.
Причины катарального гингивита
Катаральный гингивит возникает под воздействием местных и системных факторов. Катаральный гингивит у детей может быть связан с процессом прорезывания зубов; в этом случае после выхода из десны коронки зуба воспаление стихает.
Локальными факторами, способствующими развитию катарального гингивита, могут служить травмы зуба (перелом коронки, вывих зуба и др.), пришеечный кариес, неправильный прикус, аномалии зубов (дистопия, скученность) и мягких тканей ротовой полости (короткая уздечка губ, мелкое преддверие); неудовлетворительный уход за зубами, зубной камень, дефекты постановки пломб, зубных протезов, эстетических виниров или ортодонтических аппаратов и т. д.
В этиологии катарального гингивита большую роль играют общие факторы, обусловливающие повышенную подверженность некоторых людей воспалительным заболеваниям пародонта. В их числе такие физиологические периоды жизни, как пубертатный возраст, беременность, менопауза; вредные привычки (курение); заболевания (сахарный диабет, язвенная болезнь желудка, хронический гепатит, гипо — и гипертиреоз, лейкемия, ВИЧ-инфекция и др.); вирусные инфекции (грипп, ОРВИ); гипо — и авитаминозы (цинга, пеллагра); прием лекарственных препаратов (цитостатиков, иммунодепрессантов, оральных гормональных контрацептивов).
В настоящее время общепризнанным пусковым механизмом развития катарального гингивита считается наличие зубного налета (микробной бляшки, или биопленки). В состав микробной бляшки входят аэробные (стафилококки, стрептококки, актиномицеты) и анаэробные микроорганизмы (фузобактерии, превотеллы, порфиромонады, трепонемы и др.) с преобладанием последних. Повреждающий потенциал микробных скоплений во многом зависит от состояния защитных сил организма и иммунного статуса. Таким образом, основными провоцирующими моментами в развитии катарального гингивита выступают неудовлетворительная гигиена полости рта и нарушение общего гомеостаза организма.
Классификация катарального гингивита
В зависимости от характера течения катаральный гингивит бывает острым и хроническим. По степени распространенности воспаления катаральный гингивит может иметь локализованную (в области 1-3-х зубов) или генерализованную, диффузную (в области одной или обеих челюстей) форму.
С учетом тяжести поражения в пародонтологии различают 3 степени катарального гингивита:
- легкую – с воспалительным поражением зубодесневых сосочков среднюю – с воспалением межзубной и свободной десневой области (маргинальной части десны) тяжелую – с вовлечением в воспалительный процесс всей десны, включая ее альвеолярную часть.
Симптомы катарального гингивита
При остром катаральном гингивите определяется гиперемия, отечность десны в области нескольких или всех зубов. Характерна кровоточивость десен, выраженность которой зависит от интенсивности воспаления. Отмечается жжение и боль в пораженных участках. Болевые ощущения и кровоточивость слизистой десны усиливаются во время приема пищи, пальпации, чистки зубов, зондирования. За редким исключением, общее состояние при катаральном гингивите обычно не нарушается. При тяжелом течении катарального гингивита могут возникать гипертермия, мышечные боли, общее недомогание.
При хронической форме катарального гингивита десна приобретает цианотичную окраску (застойная гиперемия), валикообразное утолщение. Кровоточивость возникает при малейшей травме. Отмечается ощущение распирания в десне, постоянный привкус крови, нередко — неприятный запах изо рта. В период обострения настоящие жалобы усиливаются.
При осмотре выявляется изменение цвета и рельефа десны: она становится ярко-красной и рыхлой; десневой край теряет свою фестончатость; межзубные сосочки приобретают куполообразную форму; иногда определяются участки десквамации слизистой и единичные эрозии. Типично наличие повышенного содержания неминерализованного зубного налета или зубного камня. Патологические зубодесневые карманы при катаральном гингивите отсутствуют; зубы сохраняют устойчивость и неподвижность.
Диагностика катарального гингивита
Катаральный гингивит диагностируется во время осмотра полости рта квалифицированным стоматологом или пародонтологом на основании перечисленных выше клинических признаков и субъективных ощущений, скорректированных с учетом объективных и инструментальных данных.
С целью оценки местного статуса при катаральном гингивите используются стоматологические индексы — полуколичественные показатели, отражающие состояние полости рта: индекс Силнеса–Лоэ или Грина–Вермильон (для определения количества микробного налета в пришеечной области), папиллярно-маргинально-альвеолярный индекс (проба Шиллера-Писарева для оценки интенсивности воспаления), зондовая проба (для оценки степени кровоточивости десен) и др.
Определенный интерес при катаральном гингивите могут представлять данные реопародонтографии, витальной микроскопии, допплеровской флоуметрии, позволяющие оценить микроциркуляцию в тканях пародонта. По показаниям проводится анализ качественного и количественного состава десневой жидкости, биопсия и морфологическое исследование тканей десны.
При панорамной рентгенографии и ортопантомографии у больных с катаральным гингивитом изменения в альвеолярной кости не определяются; в редких случаях, при длительном течении хронического гингивита, может выявляться остеопороз или резорбция компактной пластинки межзубных перегородок. Хронический катаральный гингивит следует отличать от отечной формы гипертрофического гингивита, пародонтита легкой степени, внутриротовыми проявлениями различных дерматозов — красного плоского лишая, вульгарной пузырчатки и др.
Лечение катарального гингивита
Терапевтические мероприятия при остром и хроническом катаральном гингивите начинаются с устранения местных факторов, поддерживающих воспаление. Под местной анестезией производится атравматичное снятие зубных отложений (удаление зубного камня, ультразвуковая чистка зубов, снятие налета аппаратом «Air-flow»), лечение кариеса, замена пломб, перепротезирование, пластика уздечек и т. п. Иногда уже этих мер оказывается достаточно для купирования воспалительных явлений.
В остальных случаях к лечению катарального гингивита подключается местная и общая медикаментозная терапия. Локальные процедуры могут включать пародонтологические аппликации, обработку слизистой и полоскания полости рта растворами антисептиков (фурацилином, хлоргексидином, мирамистином) и отварами лекарственных трав, наложение мазевых лечебных повязок на десны и т. п. При сохранении признаков катарального гингивита назначаются нестероидные противовоспалительные препараты, поливитамины, физиотерапия (электрофорез, дарсонвализация, ультрафонофорез, УВЧ, гидротерапия), массаж десен (гидромассаж, вакуум-массаж, вибромассаж, аутомассаж).
Если развитие катарального гингивита связано с общими заболеваниями, то к лечению привлекаются профильные специалисты: эндокринологи, гематологи, гастроэнтерологи и др.
Прогноз и профилактика катарального гингивита
В целом при правильной терапии острого катарального гингивита прогноз благоприятный. Возможными осложнениями могут служить переход катарального гингивита в хроническую форму или язвенно-некротический гингивит, развитие пародонтита.
В профилактических целях стоматологам-гигиенистам необходимо обучать пациентов правильной чистке зубов, оказывать профессиональную помощь в подборе индивидуальных средств гигиены (зубных щеток, ирригаторов, флоссов, паст и ополаскивателей для полости рта, содержащих лечебные добавки), давать рекомендации по режиму и характеру питания. Самим пациентам не следует пренебрегать периодической профессиональной гигиеной полости рта.
При катаральном гингивите реопародонтография выявляет
Катаральный гингивит — серозное воспаление слизистой оболочки десен. Не затрагивает костную ткань. Сопровождается отеком тканей, появлением зубных камней, гнилостного запаха и кровоточивости десен.
Что вызывает развитие катарального гингивита
Инициируется эндогенными и экзогенными факторами. В частности, у грудничков заболевание случается в период прорезывания зубов. После подъема молочных зубов гингивит чаще проходит. У взрослых хронический катаральный гингивит как отдельное заболевание редок.
У детей и подростков диагностируется в основном острый гингивит, у взрослых — хронический. Если по каким-то причинам не получается установить точную причину заболевания, ставится приблизительный диагноз воспаления десен.
Среди причин развития катарального гингивита у взрослых:
- отсутствие ухода за ротовой полостью или формальное отношение к чистке зубов; неправильный зубной прикус; любые зубные травмы, в частности вывихи, переломы коронки и пр.; пришеечная форму кариеса; обильные зубные отложения; скученность зубного ряда; последствия неквалифицированной установки любых стоматологических конструкций.
При изучении этиологии катарального гингивита, прослеживается взаимосвязь с состояниями, которые благоприятствуют заражению пародонта:
- период беременности; климактерий; гепатит; язва желудка; AIDS; заболевания крови; диабеты; дифицит витаминов в организме; алкоголь и табак.
Частая причина развития катарального гингивита — мягкий зубной налет. В нем обитают сотни патогенных микроорганизмов. Они вырабатывают агрессивные компоненты, опасные для пародонта и зубной эмали. Зубной налет опасен при слабом иммунитете. Такой организм не борется с гингивитом и сходными заболеваниями.
Классификация
Выделяют острую и хроническую формы катарального гингивита. В зависимости от величины своего распространения катаральный гингивит относят к локализованному типу (от 1 до 3 зубов) или к диффузному типу (полная челюсть или обе челюсти).
По степени тяжести проявления катаральный гингивит подразделяют на
легкую степень, когда воспаляются зубодесневые сосочки; среднюю степень, когда воспаление поразило маргинальную область десны; тяжелую степень, когда воспалена вся десна вместе с альвеолярной ее частью.
Точные признаками развития катарального гингивита:
- отек и гиперемия десны; сохранился зубной камень и не снят зубной налет; пациент еще находится в юношеском или подростковом возрасте; при пальпации или зондировании десны кровоточат.
Диагностика катарального гингивита
Наличие болезни диагностирует профессиональный стоматолог. Он осматривает состояние зубов и пародонта и предлагает адекватные меры лечения.
Исследования ротовой полости при катаральном гингивите — это зондирование десен на кровоточивость, проба Шиллера-Писарева, индекс Грина–Вермильон для расчета количества зубного налета и зубного камня.
Для исследований так же используют лазерную допплеровскую флоуметрию, микроскопию и реопародонтографию для исследования кровообращения в структурах пародонта, биопсию и цитологию.
Цифровой панорамный рентген зубов и панорамный снимок зубов не выявляют изменения в альвеолярной кости у пациентов с катаральным гингивитом. Они лишь в некоторых случаях указывают на процессы атрофии кости или деградацию кости межзубных перегородок.
Катаральный гингивит важно дифференцировать от дерматозов в ротовой полости, от пародонтита на ранних стадиях, от отека при гипертрофическом гингивите и от других процессов со сходной симптоматикой.
Лечение катарального гингивита
Консервативное лечение острой и хронической форм катарального гингивита начинается со снятия воспаления. Стоматолог чистит зубы ультразвуком, используя метод AirFlow для снятия налета. После этого ротовую полость санируют, то есть лечат кариес.
В некоторых случаях катаральный гингивит устойчив к перечисленным методам. К лечению добавляются процедуры физиотерапии, прием негормональных противовоспалительных препаратов и массаж десен.
Профилактика
Для предотвращения катарального гингивита важно чистить зубы, подбирать зубные щетки, пасты и нити, использовать полоскатели, придерживаться правильного рациона питания и соблюдать режим дня. Даже добросовестном уходе за ротовой полостью желательно посещать кабинет врача-стоматолога для профессиональной чистки зубов.
При правильном лечении катаральный гингивит устраняется. Любые неприятные ощущения во рту — повод для визита к стоматологу. Мы приглашаем в клинику стоматологии и имплантации «Ювелирная работа» на консультации и лечение. Своевременная диагностика этой формы заболевания позволяет перехватить его до перерастания в пародонтит или эрозивно-язвенный гингивит.
Источники:
Http://mylektsii. ru/10-5100.html
Http://www. krasotaimedicina. ru/diseases/zabolevanija_stomatology/catarrhal-gingivitis
Http://uvr. spb. ru/hygiene/kataralnyi-gingivit. html





