Содержание:
Острая эмпиема плевры симптомы и лечение
Эмпиемой плевры называется скопление гноя в полостях организма. Острая форма болезни носит гнойный характер. Формирование недуга, как правило, связано с проникновением инфекционного агента в плевральную полость различными путями. Нередко эмпиема может развиваться после непосредственного попадания микроорганизмов в полость плевры при ее ранении.
Симптомы развития острой эмпиемы плевры
Со времен Гиппократа скопление гнойного экссудата в анатомически предуготованной полости называют эмпиемой (например, эмпиема желчного пузыря, эмпиема полости сустава). Заболевание иногда называется гнойным плевритом, так как причины их возникновения и механизм развития практически идентичные. Тот и другой термин не совсем точно отражают сущность заболевания, так как эмпиема плевры и различные формы экссудативных плевритов фактически являются осложнением других заболеваний (гнойные заболевания легких и органов брюшной полости). Почти у 90% больных болезнь возникает в связи с воспалительными процессами в легких (на фоне острой пневмонии 5%, абсцесса легкого 9— 11%, при гангрене легкого 80—95%). Бурное развитие острой эмпиемы плевры наблюдается при прорыве в плевральную полость абсцесса или гангрены легкого.
Как и другие гнойно-воспалительные процессы, эмпиема может быть острой и хронической. В последующем рассасывание гнойного экссудата сопровождается отложением на плевральных листках нитей фибрина, что может сопровождаться их склеиванием и облитерацией плевральной полости.
Патомеханизм эмпиемы плевры острой формы
Все формы болезни имеют общие симптомы:
Кашель с выделением мокроты,
Одышка, боли в груди,
Повышение температуры тела,
А также признаки интоксикации организма.
В начальной стадии формирования болезни значительная часть экссудата всасывается. На поверхности плевры остается лишь фибрин. Позднее лимфатические щели ("всасывающие люки") париетальной плевры закупориваются фибрином, сдавливаются отеком. Всасывание из плевральной полости прекращается. В связи с этим развивается главный симптом эмпиемы плевры — накапливается экссудат, который сдавливает легкое и смещает органы средостения, резко нарушает функцию дыхательной и сердечно-сосудистой системы.
Воспалительный процесс при острой эмпиеме плевры связан с гиперактивацией клеток, вырабатывающих интерлейкины (макрофаги, нейтрофилы, лимфоциты и др.), факторы роста, фактор активации тромбоцитов. При этом значительно увеличивается концентрация этих медиаторов воспаления в крови. Избыток их угнетает регулирующую функцию иммунной системы. Из факторов защиты организма интерлейкины и другие медиаторы воспаления превращаются в факторы агрессии, фактор дальнейшего разрушения тканей воспалительным процессом.
В связи с этим воспалительный процесс при острой эмпиеме плевры прогрессирует, усиливается интоксикация организма, развивается дисфункция жизненно важных органов, которая может закончиться полиорганной недостаточностью и сепсисом.
Задача врача заключается в том, чтобы при лечении острой эмпиеме плевры адекватными мероприятиями не допустить гиперактивацию клеток, выделяющих интерлейкины, активные радикалы, фактор агрегации тромбоцитов и другие медиаторы воспаления. Это позволит предотвратить переход обычной, контролируемой реакции организма на воспаление в неконтролируемую системную реакцию, чреватую развитием сепсиса.
В тех местах, где экссудат не разъединяет листки плевры, происходит склеивание плевральных поверхностей за счет выпавшего фибрина. Экссудативная фаза острой эмпиемs плевры со временем переходит в пролиферационную. На месте погибшего и отторгнувшегося мезотелия на плевре появляются грануляции, которые превращаются в соединительную ткань и образуют плотные шварты (спайки). Образование спаек при эмпиеме плевры в известной мере благоприятный признак, так как спайки способствуют отграничению воспалительного процесса и даже облитерации плевральной полости.
Другой вариант развития симптомов болезни
Иногда течение эмпиемы плевры имеет торпидный характер. Воспаление постепенно прогрессирует, разрушает ткани грудной стенки. Так как гнойный экссудат не всасывается, то он может прорваться в бронх или разрушить ткани грудной клетки и выйти за пределы плевральной полости. В последнем случае к симптомам болезни относятся гнойники между мышцами грудной клетки, под кожей, которые могут выходить через кожные покровы наружу (empyema ne-cessitatis).
Обильные отложения фибрина и спайки на плевре при торпидном течении воспалительного процесса в плевральной полости, как правило, рыхлые, грануляции вялые, образование соединительной ткани и отграничение воспаления швартами бывают замедлены. В толще рыхлых шварт и вялых грануляций появляются новые мелкие очаги инфекции. При таких изменениях создаются условия для перехода острого процесса в хронический.
Осложнения эмпиемы плевры
Первостепенное значение для превращения острой формы болезни в хроническую имеет постоянное инфицирование плевральной полости. Оно возникает при открытой эмпиеме, когда имеется сообщение полости эмпиемы с очагами деструкции в легких (абсцесс, гангрена и др.), с гнойниками в тканях грудной клетки, с бронхоплевральными свищами.
Микробная флора при эмпиеме плевры обычно смешанная — аэробная (стафилококк, стрептококк, кишечная палочка, протей, синегнойная палочка и др.) и анаэробная. Наиболее часто встречается неклостридиальная анаэробная инфекция (пептострептококки и др.), в большинстве случаев обнаруживаемая при абсцессах легких и других гнойных процессах.
Воспаление при острой эмпиеме плевры нередко переходит на плевральную полость из воспалительных очагов, расположенных в непосредственной близости от плевры. Симптомы осложнений эмпиемы плевры развиваются при наличии:
Субплеврально расположенных очагов пневмонии,
Морфологические стадии эмпиемы плевры
Различают три стадии воспаления плевры (Лукомский Г. И.):
1. Стадия фибринозного плеврита. Эта стадия начинается, когда воспаление распространяется на решетчатый эластично-коллагеновый слой плевры и характеризуется расширением кровеносных сосудов и отеком. Очень скоро присоединяется инфильтрация лимфоцитами и сегментоядерными лейкоцитами, Вначале скопления клеток располагаются только вокруг сосудов решетчатого слоя, затем инфильтрат распространяется по слою диффузно. Одновременно на поверхности плевры появляется налет фибрина. Эта стадия непременно предшествует развитию эмпиемы и характеризуется тремя признаками: все слои плевры сохранены, в решетчатом сосудистом слое располагается круглоклеточная инфильтрация, а на плевре — компактный фибринозный слой.

Рис. № 1. Фибринозный плеврит. Эластический слой хорошо выражен. В решетчатом слое круглоклеточная инфильтрация. Окраска на эластические волокна и по Ван Гизону.
Лукомский Г. И., 1976)
2. Стадия фибринозно-гнойного плеврита начинается тогда, когда экссудат в плевре приобретает гнойный характер. В этот период воспалительные процессы по-прежнему развертываются в сосудистом эластично-коллагеновом слое плевры: коллагеновые волокна раздвигаются белковой жидкостью, богатой фибрином, появляется множество сегментоядерных лейкоцитов, на поверхности плевры среди фибринозных масс определяются скопления лейкоцитов и эритроцитов. В этой стадии часто разрушается поверхностный и даже глубокий эластические слои. Однако, несмотря на разрушение пограничных слоев плевры, процесс в этой стадии воспаления строго ограничен плевральным листком и не переходит на подлежащую ткань легкого.

Рис. № 2. Фибринозно-гнойный плеврит. Эластический слой разорван. Окраска на эластические волокна и по Ван Гизону. (Лукомский Г. И. 1976).
Стадия фибринозно-гнойного воспаления всегда свидетельствует о максимальной степени воспалительной реакции и зависит от сохранения или прекращения действия вредоносного агента. Поэтому при изучении стадий эмпиемы решающим фактором перехода второй стадии в третью – репарпативную – является не временной фактор, а состояние основного очага инфекции.
3. Репаративная стадия. По существу репарация не является реакцией воспаления, она является лишь следствием его. Обычно интенсивность восстановительных реакций пропорциональна степени предшествующего разрушения ткани и тому количеству «мертвой» субстанции, от которой должен быть очищен очаг поражения (Policard 1965).
Репаративную стадию плеврита В. К.Белецкий называет стадией оформления грануляционной ткани, которая обычно появляется на 8 – 12 день. Вначале грануляционная ткань имеет вид тонкой прослойки из круглых голоядерных клеток, располагающаяся между пограничным слоем фибринозно-гнойных наложений и сохранившимися слоями плевры. Затем в грануляциях начинается созревание коллагеновых волокон. Формирующаяся грануляционная ткань образует пиогенную мембрану, которая, с одной стороны, продуцирует гной, а с другой – отграничивает его от подлежащей ткани.
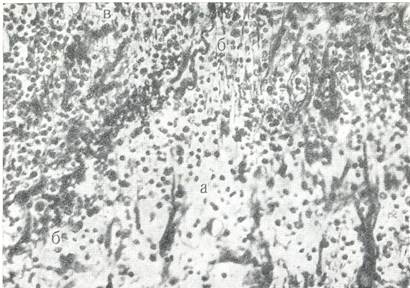
Рис. № 3. Репаративная стадия фибринозно-гнойного плеврита.
А) воспалительная инфильтрация решетчатого слоя плевры.
Б) поверхностный эластический слой.
В) грануляционная ткань
Окраска на эластические волокна и по Ван Гизону. (Лукомский Г. И. 1976).
Изменения плевральных листков в начальной стадии гнойного плеврита на разных участках весьма полиморфны. На плевре быстро появляется пиогенный слой, листки париетальной и висцеральной плевры по периферии пораженной зоны плотно срастаются, образуя осумкованную полость с гнойным содержимым.
В зависимости от стадии воспалительного процесса морфологически можно выделить острые и хронические эмпиемы плевры.
Четких критериев перехода острой эмпиемы в хроническую до настоящего времени не определено. Длительность острой эмпиемы обычно определяют сроком 2 – 3 месяца, однако этот период может как затягиваться на более длительное время, так и сокращаться. Не срок болезни определяет переход острой эмпиемы в хроническую, а состояние ее стенок. Если в воспалительной зоне преобладают альтернативно-экссудативные процессы, то даже при длительном периоде болезни эмпиему плевры следует рассматривать как острую (Лукомский Г. И.).
При острой эмпиеме имеется полость с довольно тонкими стенками (2-6 мм толщиной), состоящими из двух слоев: поверхностного пиогенного из грануляционной ткани с фибринозно-гнойными наложениями и глубокого, образованного собственными воспалительно-инфильтрированными слоями плевры. На разных участках слои плеврального листка повреждаются неравномерно. Большая часть стенки эмпиемы сохраняет основную структуру, в результате чего пиогенная оболочка из грануляционной ткани лежит непосредственно на пограничном эластическом слое, который лишь местами разорван. В решетчатом эластическо-коллагеновом слое в этих случаях определяется диффузная круглоклеточная инфильтрация, субплевральный эластический слой цел и в кортикальном слое легкого реактивных изменений не отмечается (рис. № 4).

Рис. № 4. Стенка острой эмпиемы. В решетчатом слое гнойная инфильтрация. Эластический слой хорошо выражен. На плевре фибрин и гной.
Окраска на эластические волокна и по Ван Гизону. (Лукомский Г. И. 1976).
Кроме того, встречаются участки с более глубоким повреждением плевральных листков: пограничный поверхностный эластический слой почти полностью разрушен и пиогенная мембрана формируется в решетчатом слое плевры. Волокна эластической сети глубокого субплеврального слоя разорваны, в кортикальных отделах легкого выявляется узкая зона альвеол с фибринозным экссудатом в просвете.
При обширных очагах субплеврального некроза встречаются такие случаи эмпиемы, при которых стенки ее непосредственно смыкаются с изъязвленной легочной поверхностью. В этих участках стенкой эмпиемы служит некротизированная ткань, образованная остатками некротического легочного очага и ограниченная зоной фибринозной пневмонии, которая окаймляет этот очаг.

Рис. № 5. Зона некротической пневмонии, участвующая в образовании стенки
Эмпиемы. Окраска на эластические волокна и по Ван Гизону. (Лукомский Г. И.1976).
Глубина поражения плевральных листков находится в прямой зависимости от местоположения и состояния субплеврального воспалительного фокуса в легком. Чем ближе легочный очаг поражения, тем глубже повреждение плевральных листков. Особенно тяжелые случаи возникают при сочетании эмпиемы плевры с изъязвлением поверхности легкого.
Хроническая эмпиема плевры возникает тогда, когда репаративные процессы, развивающиеся в периоде острой стадии воспаления, не закачиваются регенерацией. Для хронического воспаления характерно чередование фаз обострения и затихания, когда каждый незавершенный цикл обострения оставляет какой-то регенерат, в результате чего появляется избыточная продукция тканей. Повторяющиеся фазы обострения и стихания воспаления сопровождаются снижением интенсивности воспалительных реакций, однако при обострении выявляются отек, инфильтрация лейкоцитами, кровоизлияния и дифтеритические пленки за счет фибринозной экссудации и некробиоза неполноценных грануляций. Стихание воспаления сопровождается усилением пролиферативных процессов, что ведет за собой появление диффузных клеточных инфильтратов из лимфоцитов, плазматических клеток, эозинофилов, в последующем усиливаются процессы склероза.
Хроническое воспаление всегда характеризуется избыточной продукцией тканей, преимущественно за счет рубцовой грануляционной ткани. Указанные признаки хронического воспаления особенно присущи хронической эмпиеме плевры. В этой стадии толщина стенок эмпиемы достигает 2 – 3 см, при этом со стороны париетальной плевры стенка в 2 раза толще, чем со стороны висцеральной плевры. Стенки эмпиемного мешка ригидные, плотные, на внутренней поверхности выявляется налет фибрина и гноя до 5 мм толщиной.
. 
Рис. № 6. Макроскопический срез легкого и
Эмпиемы. Окраска на эластические волокна и по Ван Гизону.
(Лукомский Г. И. 1976).
В стенке хронической эмпиемы выявляются три слоя: пиогенный, рубцовый и слой, образованный собственными слоями плевры.
Пиогенный слой состоит из грануляционной ткани и интимно с ней связанной фибринозно-гнойной пленки. В этом слое, главным образом, и протекает чередование стадий воспаления. При обострении повышается проницаемость капилляров грануляционной ткани, в экссудате появляются крупномолекулярные глобулины и фибриноген, который, подвергаясь коагуляции, образует толстый слой фибрина, влияющий на восстановительные реакции, так как стимулирует образование капилляров грануляционной ткани.
В периоды ремиссий фибринозные пленки на поверхности пиогенного слоя тонки и немногочисленны, зато пролиферирующий мезотелий в виде одно — или многоядерных пластов покрывает внутреннюю поверхность полости эмпиемы. Со стороны бронхиальных фистул на поверхность эмпиемы наползает многослойный плоский эпителий, Таким образом, поверхность полости эмпиемы в период ремиссии покрыта слоем эпителия и мезотелием. Однако каждое новое обострение ведет к выпадению фибрина и гибели клеточного покрова.
Средний слой образован рубцовой ткани. Он составляет основную массу стенки хронической эмпиемы. Коллагеновые волокна в нем расположены в определенной закономерности: в поверхностных участках волокна повторяют ход капилляров, в глубине слоя они направлены косо и поэтому кажутся беспорядочно ориентированными, еще глубже волокна идут параллельно поверхности плевры. Волокна в рубцовом слое лежат компактно, в промежутках располагаются немногочисленные капилляры и лимфоклеточные инфильтраты.
Третий слой стенки хронической эмпиемы образован решетчатым эластическо-коллагеновым слоем плевры. Он склерозирован, содержит кровеносные сосуды, круглоклеточные инфильтраты. Его толщина в несколько раз меньше рубцового слоя. Границы между слоями выражены четко. Пиогенный и рубцовый слой разделены узкой полоской склерозирующихся грануляций, в которых перпендикулярно ориентированы тонкие коллагеновые волокна. Между рубцовым слоем и слоем, образованным видоизмененными слоями плевры, отчетливо определяется поверхностный эластический слой, сплетенный из волокон различной толщины. От легочной ткани стенка эмпиемы отделена глубоким субплевральным слоем. Со стороны плевры он переходит на наружные контуры междольковых перегородок, которые вместе с эластическо-фибринозным слоем плевры образует единый каркас.
Тема №12. Острая и хроническая эмпиема плевры
333. Типичная точка пункции плевральной полости по. линии в 7 межреберье.
R задней подмышечной.
334. Хронической эмпиема плевры считается с.
335. Основной причиной перехода острой эмпиемы плевры в хроническую будет.
£ наличие большой полости изначально.
R наличие широкого бронхиального свища.
£ недостаточность антибактериальной терапии.
336. Основным в лечении острой эмпиемы плевры будет.
£ пункция плевральной полости с аспирацией гноя.
R активное дренирование плевральной полости.
337. Диагноз туберкулезного плеврита основывается преимущественно на.
R данных биопсии.
338. Наиболее часто осложняется плевритом.
R острая пневмония.
339. Плевральная пункция производится после.
R рентгеноскопии грудной клетки.
£ рентгенографии грудной клетки.
340. Пунктировать больного с серозным выпотом в плевральной полости необходимо.
£ один раз в неделю.
R при значительном накоплении жидкости (более 500 мл.).
341. При активном плевральном дренировании необходимо создавать разряжение до… см. водного столба.
342. Основным признаком перехода острой эмпиемы в хроническую будет.
£ продолжающаяся лихорадка, признаки гнойной интоксикации.
£ сохраняющееся гнойное отделяемое по дренажу.
R ригидная остаточная плевральная полость.
£ ателектаз легкого в течении месяца.
343. Показанием для торакоскопии при выпотном плеврите будет.
£ наличие серозного плеврита.
R невыясненная этиология плеврита при тщательном исследовании.
£ быстрое накопление плеврита.
£ длительное накопление жидкости в плевральной полости.
344. Больной на ИВЛ, без сознания, в плевральной полости жидкость. Местом пункции плевральной полости у такого больного будет. линии.
£ 2 межреберье по среднеключичной
£ 5-6 межреберье по переднеподмышечной
R 7-8 межреберье по заднеподмышечной
£ 8 межреберье по лопаточной
345. При серозном плеврите введение антибиотиков в плевральную полость.
R необходимо всегда после окончания пункции для профилактики нагноения.
£ необходимо ежедневно через прокол грудной клетки.
£ возможно при наличии антибиограммы.
346. Экссудат из плевральной полости при эмпиеме плевры удаляется.
£ ежедневными плевральными пункциями.
£ дренажем из одноразовой системы для переливания.
£ тонким ниппельным дренажем.
R дренажем по Бюллау.
347. Сроки дренирования плевральной полости при острой эмпиеме плевры осуществляются.
R до полного расправления легкого и отсутствия отделяемого по дренажу.
348. Хронической эмпиема плевры считается с. недель
Правильные варианты ответа: 8; восьми;
349. Абсолютным показанием для реторакотомии является.
Правильные варианты ответа: кровотечение.;
350. Характер экссудата в плевральной полости определяется при.
Правильные варианты ответа: плевральной пункции.;
351. Специфический характер поражения плевры определяется при. исследовании.
Правильные варианты ответа: гистологическом;
352. Основным условием для излечения острого гнойного плеврита и эмпиемы является.
Правильные варианты ответа: расправление легкого.;
353. Эмпиемы всегда вторичные и полиэтиологичные. Заболевание начинается с плеврита. Виды плевритов.
354. Методы лечения плевритов.
355. Оперативное лечение хронической эмпиемы плевры после ликвидации обострения воспалительного процесса. Различают 4 типа операций.
356. Профилактика плевритов.
357. Экссудативный плеврит может быть проявлением заболеваний. Его механизмы.
358. Клиническая картина эмпиемы плевры.
1:У больного, 45 лет, внезапно появилась лихорадка до 39С°.
2:Потрясающие ознобы, обильная потливость.
3:Одышка, резкие колющие боли в груди справа при углублении дыхания, отрывистый сухой кашель.
4:Положение больного в постели вынужденное, полусидящее, на правом боку. ЧД 28, дыхание поверхностное. Пульс 120.
5:Отмечается некоторое выбухание и отставание при дыхании нижних отделов грудной клетки справа.
6:В этой области ослабленное дыхание, отсутствует голосовое дрожание, резкое притупление звука.
359. Действие врача клинически поставившего диагноз острая эмпиема.
План рекомендуемого Вами лечения.
5:Цефалоспорины в сочетании с гентамицином или амикацином.
6:Переливание белковых препаратов, солевых, глюкоза, витаминотерапия.
7:Пациент нетрудоспособен до 3 месяцев при благоприятном течении.
1:У больного, 45 лет, внезапно появилась лихорадка до 39С°, потрясающие ознобы, обильная потливость, одышка, резкие колющие боли в груди справа при углублении дыхания, отрывистый сухой кашель.
2:Острый гнойный плеврит (эмпиема плевры).
3:Рентгенографию в прямой и боковой проекции.
4:Плевральная пункция. Дренирование плевральной полости.
360. Алгоритм диагностики плеврита и эмпиемы плевры.
1:По клинической симптоматике.
3:На основании рентгеноскопии грудной клетки.
361. Комплексная терапия острой эмпиемы плевры от более важного к менее.
1:Пункции плевральной полости.
2:Дренирование плевральной полости.
5:Комплексная медикаментозная терапия.
362. Алгоритм оперативного вскрытия и тампонада полости по А. В. Вишневскому
1:При наличие остаточной плевральной полости, "ригидной", небольшого, до 100 мл. объема, без бронхиального свища, производят лечение.
2:Под общим обезболиванием вскрывают полость.
3:Резекция 1-2 ребер в области полости.
4:Подшивание грудной стенки к легкому.
5:Томпанада мазью Вишневского.
6:Ведение раны вторичным натяжением.
7:Наложение поздних вторичных швов.





