Содержание:
Сестринская помощь при эмпиеме плевры
Фармацевтическая этика
Становление этики и деонтологии.
Современная медицинская деонтология, рассматривая проблемы долга, деятельности медицинских и фармацевтических работников, исходит из специфики их труда.
Физическая реабилитация
Учитывая то, что проблема остеохондроза не только медицинская, но и социальная, решить ее очень сложно. Однако наше здоровье — это только наше здоровье.
Здоровый образ жизни
Основы физического здоровья.
Здоровый образ жизни — образ жизни человека, направленный на профилактику болезней и укрепление здоровья. Понятие «здоровый образ жизни» однозначно пока ещё не определено.
Сестринский процесс при плеврите
Сестринский процесс при плевритах проводится в 5 этапов:
1. Первый этап — сестринское обследование.
Сестринское обследование проводится двумя методами:
Субъективно у пациента выявляются жалобы на: одышку, слабость, кашель с незначительным количеством мокроты серого цвета, повышение температуры тела, тупые боли в области грудной клетки, усиливающиеся при кашле, головную боль, нарушение сна.
И объективный метод — это осмотр, при котором определяет статус пациента в настоящее время.
· общее состояние пациента:
· положение пациента в постели:
· состояние сознания (различают пять видов):
· ясное — пациент конкретно и быстро отвечает на вопросы;
· помраченное — пациент отвечает на вопросы правильно, но с опозданием;
· ступор — оцепенение, пациент на вопросы не отвечает или отвечает не осмысленно;
· сопор — патологический сон, сознание отсутствует;
· кома — полное подавление сознания, с отсутствием рефлексов.
· наличие или отсутствие одышки:
· частоту дыхательных движений (ЧДД);
· артериальное давление (АД);
. Второй этап — определение проблем пациента.
Настоящие: одышка, слабость, кашель, лихорадка, боль в грудной клетке, нарушение сна, беспокойство за исход лечения.
Потенциальные: риск развития эмпиемы плевры, сепсис, легочно-сердечная недостаточность.
Приоритетная проблема: одышка.
. Третий этап — планирование сестринского вмешательства
Для составления плана медсестре необходимо знать: жалобы пациента, проблемы и потребности пациента, общее состояние пациента, состояние сознания, положение пациента в постели, дефицит самообслуживания.
Цели краткосрочные(пациент отмечает уменьшение одышки) и долгосрочные(пациент не предъявляет жалоб к моменту выписки)
. Четвертый этап — сестринское вмешательство.
Боль в грудной клетке
Создать условия для охранительного режима
При повышенной температуре ухаживать как за лихорадящим больным
Следить за питанием больного, при необходимости покормить его
Четко и своевременно выполнять назначения врача
Следить за ЧДД, АД, пульсом, характером мокроты
Помочь больному создать полусидящее положение
При повышенной потливости своевременно менять нательное и постельное белье
. Пятый этап — оценка результатов.
На этом этапе медсестра:
· определяет достижение цели;
· сравнивает с ожидаемым результатом;
· делает соответствующую отметку в документах (сестринской истории болезни) об эффективности плана ухода.
1. Сбор мокроты на БК
Медсестра обучает пациента, как пользоваться карманной плевательницей.
Карманная плевательница для сбора мокроты или чистая, стеклянная широкогорлая банка из тёмного стекла с крышкой, направление в лабораторию.
Подготовка к процедуре.
.Предупредить и объяснить пациенту смысл и необходимость предстоящего исследования, получить согласие.
.Объяснить, что не обходимо ежедневно, в течение 3 дней подряд, собирать мокроту для исследования в ёмкость из тёмного стекла.
.Обучить технике сбора мокроты: предупредить, что собирают мокроту только при кашле, а не при отхаркивании. Если пациент испытывает трудности при обучении, оставьте ему письменные рекомендации.
.Объяснить, что не обходимо соблюдать правила личной гигиены до и после сбора мокроты.
.Объяснить, что вечером не обходимо почисть зубы, а утром прополоскать рот и глотку кипячёной водой непосредственно перед сбором. Можно собирать мокроту, которая отходит ночью.
Утром откашлять и собрать мокроту в чистую банку в количестве не менее 15-20 мл. Закрыть крышку.
Прикрепить направление и доставить банку в клиническую лабораторию.
Гнойный плеврит, или эмпиема плевры
Краткий справочник участкового врача под ред. Л. С. Шварца, Б. А. Никитина
Публикуется с некоторыми сокращениями
Диагноз ставится на основании клинической симптоматологии. Общая слабость, болезненность при глубоком дыхании пораженной стороной грудной клетки, нередко потрясающие ознобы и ремиттирующий характер температуры заставляют подозревать возможность гнойного выпота в плевральной полости. Притупление перкуторного звука с ослаблением дыхательной проводимости легочного звука с одновременным рентгенологическим исследованием подтверждает диагноз эмпиемы плевральной полости. Плевральная пункция обычно дает гной или мутную жидкость.
Неотложная помощь. Основной принцип — ранняя эвакуация гнойного содержимого из плевральной полости с одновременной реэкспансией коллабированной доли легкого. Возраст больного, форма и размер эмпиемы, вид возбудителя, клиническая картина болезни позволяют различно решать вопрос об эвакуация гноя из плевральной полости. Она может производиться консервативным (плевральные пункции) и хирургическим путем. У детей чаще всего не возникает необходимости в оперативном вмешательстве, достаточно бывает нескольких плевральных пункций (через сутки), и температура становится нормальной, проводимость дыхательного звука восстанавливается, рентгеноскопия указывает на отсутствие гноя в плевральной полости. У взрослых чаще всего приходится прибегать к оперативному вмешательству. Перед производством разреза кожи у больного следует всегда помнить о том, что опорожнение гноя из плевральной полости будет успешным только в том случае, если дренаж будет находиться на дне эмпие-матозной полости. Для этого необходимо точное определение локализации эмпиемы помимо рентгенологических данных, ценным является метод перкуссии. Больной находится на операционном столе в полулежачем положении. Операция производится под местной 0,5% новокаиновой анестезией (60 мл).
В подавляющем большинстве случаев острых эмпием у взрослых рекомендуется плевротомия с частичной поднадкостничной резекцией ребра. Это небольшое оперативное вмешательство обеспечивает хорошую эвакуацию гноя из плевральной полости и одновременно расправление коллабированного легкого. Целесообразнее производить плевротомию в 8-м межреберном промежутке с поднадкостничной резекцией 9-го ребра. Операционный разрез производится по 8-му межреберью по задней аксиллярной или лопаточной линии. Перед предполагаемым разрезом длинной легочной иглой производят плевральную пункцию и убеждаются в наличии гноя. Не вынимая иглы, по ее ходу разрезают кожу, подкожную клетчатку. Разрезается надкостница и отделяется распатором от ребра. Ребро резецируется в пределах 3—4 см. Вскрывается париетальная плевра на небольшом участке, удаляется игла. Придерживая пальцем плевральное отверстие, выпускают гнойную жидкость.
Эвакуация гнойного содержимого из плевральной полости производится порционно с тем, чтобы не вызвать быстрого смещения средостения я. крупных сосудов. Если имеются указания на то, что в плевральной полости находится пуля, осколки или другое инородное тело, желательно одновременно их удалить. В плевральную полость вставляется резиновая трубка, конец которой соединяется с подводным дренажем. Обращается особое внимание на то, чтобы ткани вокруг дренажа — трубки — были ушиты герметично, чтобы атмосферный воздух не попадал в плевральную полость. Одновременно больному рекомендуют производить периодически глубокие дыхательные движения с тем, чтобы коллабированное легкое расправлялось. С течением времени (7—10 суток) выделение гноя постепенно уменьшается, температура приходит к норме, состояние больного улучшается. При контрольной рентгеноскопии не обнаруживается жидкости, в плевральной полости и отмечается расправление легочной паренхимы. При этих условиях дренаж удаляется. Одновременно с хирургическим лечением назначаются антибиотики и производятся гемотрансфузии.
Осумкованные или междолевые гнойники до момента их прорыва в плевральную полость должны рассматриваться как ограниченные гнойники. Метод их лечения хирургический. Делается плевротомия с одновременным дренированием гнойника при помощи резинового, катетера с сифонным дренажем.
Эмпиема плевры
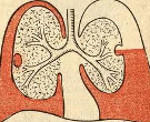
Эмпиема плевры (пиоторакс) – воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
Эмпиема плевры
Термином «эмпиема» в медицине принято обозначать скопление гноя в естественных анатомических полостях. Так, гастроэнтерологам в практике приходится сталкиваться с эмпиемой желчного пузыря (гнойным холециститом), ревматологам – с эмпиемой суставов (гнойным артритом), отоларингологам – с эмпиемой придаточных пазух (гнойными синуситами), неврологам – с субдуральной и эпидуральной эмпиемой (скоплением гноя под или над твердой мозговой оболочкой). В пульмонологии под эмпиемой плевры (пиотораксом, гнойным плевритом) понимают разновидность экссудативного плеврита, протекающего со скоплением гнойного выпота между висцеральным и париетальным листками плевры.
Классификация эмпиемы плевры
В зависимости от этиопатогенетических механизмов различают метапневмоническую и парапневмоническую эмпиему плевры (развившуюся в связи с пневмонией), послеоперационный и посттравматический гнойный плеврит. По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.).
С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают односторонними и двусторонними; субтотальными, тотальными, отграниченными: апикальными (верхушечными), паракостальными (пристеночными), базальными (наддиафрагмальными), междолевыми, парамедиастинальными. При наличии 200-500 мл гнойного экссудата в плевральных синусах говорят о малой эмпиеме плевры; при скоплении 500–1000 мл экссудата, границы которого доходят до угла лопатки (VII межреберье), – о средней эмпиеме; при количестве выпота более 1 литра – о большой эмпиеме плевры.
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Причины эмпиемы плевры
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах: пневмонии, бронхоэктазах, абсцессе легкого, гангрене легкого, туберкулезе, нагноившейся кисте легкого и др. В ряде случаев эмпиемой плевры осложняется течение спонтанного пневмоторакса, экссудативного плеврита, медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
Патогенез эмпиемы плевры
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
Первая стадия протекает с образованием в плевральной полости серозного выпота. Своевременно начатая антибактериальная терапия позволяет подавить экссудативные процессы и способствует спонтанной резорбции жидкости. В случае неадекватно подобранной противомикробной терапии в плевральном экссудате начинается рост и размножение гноеродной флоры, что приводит к переходу плеврита в следующую стадию — фибринозно-гнойную.
В этой фазе эмпиемы плевры вследствие увеличения количества бактерий, детрита, полиморфно-ядерных лейкоцитов экссудат становится мутным, приобретая гнойный характер. На поверхности висцеральной и париетальной плевры образуется фибринозный налет, возникают рыхлые, а затем плотные спайки между листками плевры. Сращения образуют ограниченные внутриплевральные осумкования, содержащие скопление густого гноя.
В стадии фиброзной организации происходит образование плотных плевральных шварт, которые, как панцирь, сковывают поджатое легкое. Со временем нефункционирующая легочная ткань подвергается фиброзным изменениям с развитием плеврогенного цирроза легкого.
Симптомы эмпиемы плевры
Острая эмпиема плевры манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Отмечается интенсивный болевой синдром на стороне поражения; колющие боли в груди усиливаются при дыхании, движениях и кашле. Боли могут иррадиировать в лопатку, верхнюю половину живота. При закрытой эмпиеме плевры кашель сухой, при наличии бронхоплеврального сообщения – с отделением большого количества зловонной гнойной мокроты. Для пациентов с эмпиемой плевры характерно вынужденное положение — полусидя с упором на руки, расположенные позади туловища.
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо — и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Диагностика эмпиемы плевры
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
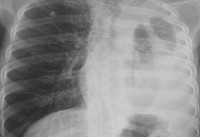
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Полипозиционная рентгенография и рентгеноскопия легких при эмпиеме плевры обнаруживают интенсивное затенение. Для уточнения размеров, формы осумкованной эмпиемы плевры, наличия свищей выполняют плеврографию с введением водорастворимого контраста в плевральную полость. Для исключения деструктивных процессов в легких показано проведение КТ, МРТ легких.
В диагностике ограниченных эмпием плевры велика информативность УЗИ плевральной полости, которое позволяет обнаружить даже небольшое количество экссудата, определить место выполнения плевральной пункции. Решающее диагностическое значение при эмпиеме плевры отводится пункции плевральной полости, с помощью которой подтверждается гнойный характер экссудата. Бактериологический и микроскопический анализ плеврального выпота позволяет уточнить этиологию эмпиемы плевры.
Лечение эмпиемы плевры
При эмпиеме плевры любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
В период рассасывания экссудата назначаются процедуры, предотвращающие образование плевральных сращений — дыхательная гимнастика, ЛФК, ультразвук, классический, перкуторный и вибрационный массаж грудной клетки.
При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Прогноз и профилактика эмпиемы плевры
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22 %.
Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.





