Содержание:
- 1 Пути лечения канцероматоза брюшной полости
- 2 Где искать причины канцероматоза?
- 3 Вторичное поражение
- 4 Из опыта врачей-диагностов
- 5 Главный вопрос — лечится или не лечится?
- 6 Особенности течения канцероматоза брюшной полости
- 7 Причины и симптомы канцероматоза
- 8 Диагностика и лечение
- 9 Канцероматоз брюшины
- 10 Канцероматоз брюшины
- 11 Причины канцероматоза брюшины
- 12 Симптомы и классификация канцероматоза брюшины
- 13 Диагностика канцероматоза брюшины
- 14 Лечение канцероматоза брюшины
Пути лечения канцероматоза брюшной полости
Канцероматоз брюшной полости — наиболее частый вид распространения метастазов разных патогенных новообразований в организме человека. Патология зависит от попадания опухолевых клеток в брюшную полость от уже имеющихся раковых опухолей на других внутренних органах вместе с физиологической белковой жидкостью. Источником этого процесса является разрушение адгезии на межклеточном уровне на основной опухоли, которая может быть расположена и на эпителии ЖКТ, и на женских половых органах. На этом основана современная имплантационная теория, изучающая данную патологию на практике и в диагностическом аспекте.
Где искать причины канцероматоза?
Если уже точно выявлено, что канцероматоз брюшины — это вторичное опухолевое поражение, то следует говорить о прогрессировании рака разной локализации, который не был вовремя замечен или не давал выраженной болевой симптоматики. То есть он стал расселяться на других органах, и самым удобным для него местом является брюшина.
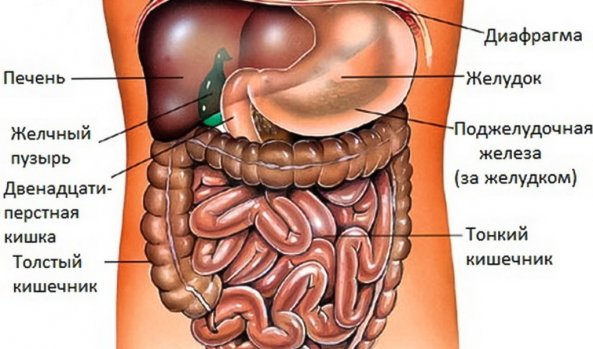
Чаще всего на брюшину попадают метастазы от раковых опухолей на:
Как показывает практика, обычно «рассеивает» потерявшие адгезию клетки печеночноклеточного рака, однако причина остается не установленной. Есть еще и перитонеальная мезотелиома, представляющая собой первичный вариант опухолевого поражения брюшной полости, но это совершенно редкий случай заболевания.
Канцероматоз в брюшной полости развивается поэтапно. Сначала распространяются клетки опухоли от первичных патогенных новообразований. При этом нарушается межклеточное строение, из-за чего опухолевые клеточки, отрывающиеся и приобретающие подвижность, проникают через деградировавший межклеточный матрикс.
Еще один способ проникновения подвижных патогенных клеток в брюшину — во время операции, когда случайно повреждаются сосуды. Попадая в брюшину, опухолевые клетки быстро двигаются под воздействием веса и движений внутренних органов, вживляются в самых уязвимых точках: на сальниках, в дугласовом пространстве, везде, где только патогенная клетка найдет слабое место для имплантации.
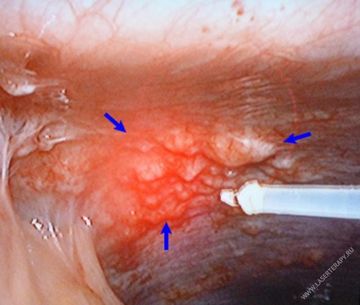
Второй этап определяется взаимодействием патогенных клеток опухоли с тканями брюшины. Адгезия и вживление клеток еще не достаточно изучены, тем не менее, клетки разной природы с особенностями морфологии имплантируются в мезотелии. Отмечена особенность — они распространяются горизонтально по перитонеуму, после чего дают активный инвазивный рост.
Как правило, их прорастание происходит в ткани базальной мембраны, процесс вживления деформирует соединительные ткани. Очередной этап — непосредственный рост самой опухоли — неоангиогенез, после чего врачи с точностью диагностируют формирование канцероматоза в области брюшной полости. Но так как механизмы ее развития, распространения еще не полностью изучены, отсутствуют и действенные методы лечения.
Вторичное поражение
Канцероматоз брюшины в своей клинической картине определяется как первичная опухоль. Прежде всего, для него характерно скопление свободной жидкости, которая вызывает обильный метеоризм и непрекращающиеся тупые боли. Такое состояние называется асцит, и часто именно он является первым и явным признаком канцероматоза. Тем не менее, в отделение гастроэнтерологии пациенты попадают для диагностики и уточнения асцита, а уже на его фоне в ходе обследования обнаруживается канцероматоз.
Состояние больных обычно очень тяжелое, для них характерны непрекращающаяся тошнота вплоть до неукротимой рвоты, снижение аппетита, потеря веса. И это на фоне скопления свободной жидкости, которая из всего организма перетекает в брюшную полость. Вторичным симптомом болезни является непреходящее ослабленное состояние. Если метастазы разрослись до крупных размеров, врач имеет возможность пальпировать их непосредственно через кожу живота, плавающих в скопившейся жидкости.
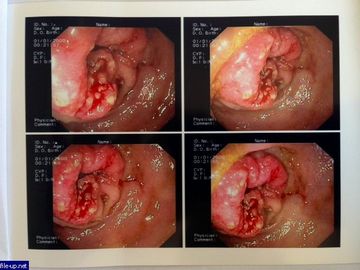
Современная хирургия рассматривает самую распространенную классификацию канцероматоза брюшины, так как единое деление на классы отсутствует из-за малой изученности самого заболевания, его причин, симптомов. Описание первичных опухолей, данные сегодня в работах ведущих хирургов, достаточно разнообразны. Поэтому рассматривается классификация, учитывающая число и локализацию метастазов:
Р1 — полное поражение брюшной полости. Р2 — локализация канцероматоза в нескольких местах, пока еще перемежающихся со здоровыми тканями брюшины. Р3 — когда диагностика показывает многочисленные очаги, поражающие участками практически всю брюшную полость.
В ходу у практикующих хирургов и другая классификация, которая просто оценивает тяжесть заболевания по распространению метастазов и очагов поражения баллами от 0 до 3-х.
Из опыта врачей-диагностов
Злокачественное новообразование в брюшной полости показывает неярко выраженную клиническую картину, поэтому первоначально диагностируется как асцит. И только консультация опытного гастроэнтеролога и онколога дает возможность предположить такое заболевание. К этому ведут лабораторные исследования, повышенный лейкоцитоз, высокая скорость СОЭ.
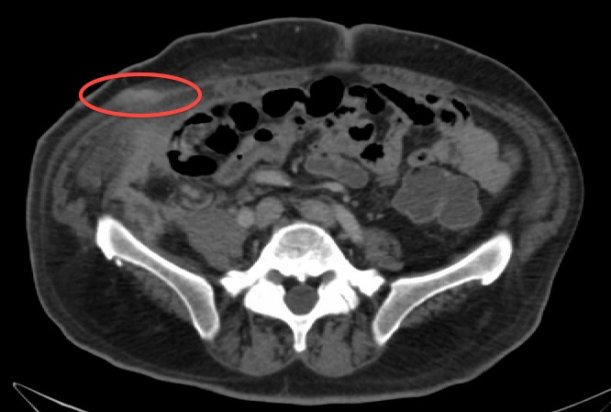
Специалисты внимательно наблюдают за симптомами и физическим состоянием больного человека. Однако программа диагностики обязательно начинается с УЗИ, на котором видно распространенное поражение на внутренних органах. С использованием контрастного вещества проводится МСКТ брюшной полости.
Информативным обследованием является лапароцентез, когда при проколе стенки живота забирается асцитическая жидкость для проведения ее гистологического исследования. Этот анализ позволяет впервые установить либо подтвердить уже предполагаемый врачами диагноз. Главное, что дает исследование — это определение гистогенеза клеток новообразования.
Для получения наиболее полной информации и подтверждения формирования канцероматоза проводится лапароскопия: довольно сложное исследование, которое позволяет осмотреть состояние перитонеума, диафрагмы, пространство дугласовых карманов. В ходе лапароскопии обязательно берется биопсия. Современное исследование, которое проводится не во всех узкоспециализированных клиниках — это ОТ-ПЦР, обратнотранскриптазная полимеразная цепная реакция. Новейшее исследование дает возможность определить источник рассеивания деадгезированных клеток даже при их малом количестве.
Сложнее всего диагностируется патологическое новообразование в брюшной полости, когда не ясен первичный очаг. Такой канцероматоз может «съесть» всю брюшину, а маленький очажок, давший метастазы, при жизни бывает не обнаружен.
Дополнительные методы исследования в виде использования онкомаркеров не дают высокой информативности, однако в некоторых случаях показывают возможность ранней диссеминации, начала повторного воспаления и обязательно используются, как способ проконтролировать врачу эффективность назначенного и проводимого лечения.
Главный вопрос — лечится или не лечится?
Лечение осуществляется только хирургическим путем, с целью удаления самого канцероматоза, при возможности видимой врачу первичной опухоли, давшей метастазы или отсев. Одновременно удаляются все видимые регионарные метастазы и отсевы по вскрытой брюшине. Это довольно сложная операция, называется она циторедуктивной, и в ходе ее, как правило, проводится доступный объем перитонэктомии. Это когда удаление опухоли хирургическим путем сопровождается разрушением с помощью высокочастотного скальпеля или же электрической диатермии всех видимых очагов новообразования и его разрастания и отсевов.
Это длительная операция, на может идти от 5 до 12 часов. Пациент ложится в больницу за 2 дня до операции, чтобы провести полную предоперационную подготовку, включающую лабораторные анализы, КТ, ПЭТ, лапароскопию. За день до операции пациенту проводится очистка кишечника и профилактика антибиотиками.
В ходе операции врачи могут увидеть и оценить состояние соседних внутренних органов, может быть и так, что следует удалить затронутые метастазами или отсевами другие внутренние органы. Этот достаточно серьезный вопрос непосредственно на месте решает коллегиально группа врачей, проводящих операцию. После того как операция проведена, врачи оценивают индекс полноты циторедукции:
- СС-3 — остаточные очаги поражения более 2,5 см в диаметре; СС-2 — остались очаги диаметром 2,5 мм — 2,5 см; СС-1 — имеются очаги до 2,5 мм в диаметре; СС-0 — очаги поражения визуально не определяются.
Устанавливая после операции индекс СС-0, врачи никогда не утверждают, что исключена диссеминация, поэтому каждого пациента обязательно ждет курс химиотерапии. Сегодня наиболее эффективным методом химического воздействия считается ГИИХ — Heated Intraperitoneal Chemotherapy (HIPEC) — интраперитонеальная гипертермическая химиотерапия.
Ни один современный метод излечения от канцероматоза брюшины не гарантирует полного избавления от болезни, не предотвращает появление рецидивов. Поэтому и врачи-практики, и ученые ведут разработку оптимальных методик воздействия на раковые клетки на молекулярном уровне. Невысокая результативность терапии при злокачественных новообразованиях зависит от недостаточной изученности морфологии болезни.
Исследуется альтернативная методика лечения канцероматоза брюшной полости, которой является фотодинамическая терапия. В ходе ее производится введение локального или системного фотосенсибилизатора. Метод основан на световом действии лазера непосредственно на поврежденные мембраны опухолевых клеток. С одной стороны, метод новаторский, эффективный, однако такое лечение не исключает процессы ангиогенеза, поэтому официальная медицина пока не признает этот метод в качестве действенного, но продолжает идти по пути его усовершенствования.
Важно как можно раньше выявить первичные патологические новообразования. Если сами пациенты или их родственники спрашивают о прогнозе жизни после операции, врачи не могут дать однозначный ответ.
Особенности течения канцероматоза брюшной полости
Согласно действующей медицинской классификации, канцероматоз брюшной полости является злокачественным образованием, которое запускает механизм образования метастазов.
Заболевание возникает и развивается в тонкой оболочке, которая покрывает внутренние стенки брюшины.
Канцероматоз считается патологией второго порядка, которая развивается в результате попадания патогенных клеток из первичного очага.
Лечение болезни требует своевременной диагностики и назначается в зависимости от степени развития метастазов.
Причины и симптомы канцероматоза
Онкологические заболевания до недавнего времени считались неизлечимыми.
Канцероматоз брюшины относится к разновидности той патологии, для которой характерен разброс метастазов по большой площади.
Многолетняя статистика свидетельствует, что развитие рака в брюшной полости встречается более чем у четверти всех онкологических больных.
Чтобы проводить эффективное лечение этой патологии, нужно знать механизм ее появления и распространения.
Канцероматоз возникает в результате интенсивного переноса патогенных клеток от органа, в котором они сформировались, с помощью серозной жидкости в брюшную полость.
Серозная оболочка, выстилающая внутреннюю поверхность брюшной полости, вырабатывает прозрачную жидкость, которая содержит белки и носит такое же название.
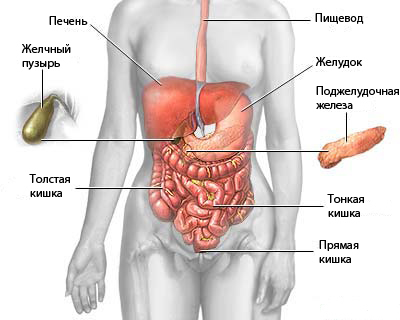
Жидкость предназначена, чтобы обеспечивать динамические возможности внутренних органов.
Первичный очаг размножения раковых клеток может находиться в следующих органах:
Из какого-то пораженного органа, попадая в серозную жидкость, патогенные клетки переносятся в брюшную полость, где и становятся причиной возникновения канцероматоза.
Чтобы своевременно обнаружить и начать лечение патологии брюшной полости, необходимо четко представлять себе механизм распространения канцероматоза.
Характерной особенностью заболевания является то, что оно развивается поэтапно.
На первом этапе раковые клетки, которые образовались в стенках желудка или тонкого кишечника, развиваются и постепенно распространяются на другие органы.
Причиной развития рака является мутация клеток, которая не поддается контролю со стороны иммунной системы, в результате чего растет раковая опухоль, которая проникает вглубь здоровых тканей.
Патогенные клетки обладают повышенной подвижностью.
Попадая в брюшную полость, они накапливаются на определенных участках там, где повышенная резорбция, после чего наступает второй этап, когда образуется злокачественное образование под названием канцероматоз.
Первым характерным симптомом канцероматоза можно назвать явно выраженный асцит. Этим термином медики называют скопление в брюшной полости большого количества жидкости.
Случается так, что асцитический синдром принимается за основное заболевание и на этой основе проводится определенное лечение. Тем самым основной очаг патологии остается вне зоны внимания онкологов.
Для опытного онколога асцит является основным признаком канцероматоза брюшной полости.
Кроме того, имеются следующие неспецифические симптомы этого заболевания – рвота, тошнота, ярко выраженные слабость и утомляемость.
Чтобы назначить точное лечение, таких признаков недостаточно.
Онкологами разработана специальная классификационная таблица, по которой определяются следующие степени локализации метастазов:
- P1 – местное поражение брюшной полости; P2 – наличие нескольких участков канцероматоза; P3 – большое количество очагов поражения.
Имеются и другие методы для оценки состояния больного.
Диагностика и лечение
Многолетняя практика убедительно доказывает, что при канцероматозе брюшной полости возникает реальная угроза не только здоровью пациента, но и его жизни.
По утверждению специалистов, заболевание имеет так называемую неспецифическую клиническую картину. Это значит, что до определенной стадии развития патология внешне никак не проявляются.
Неявные симптомы, которые проявляются при многих болезнях, только вуалируют канцероматоз и способствуют его бесконтрольному развитию.
Чтобы поставить точный диагноз и назначить лечение, требуется совместная консультация гастроэнтеролога и онколога.
Дело в том, что симптомы канцероматоза брюшной полости имеют свойства проявляться с разной интенсивностью.
Онкологические опухоли имеют свойство возникать и развиваться на участках кишечника со слабой перистальтикой.
Гастроэнтерологам знакома такая ситуация, и они знают, как активизировать кишечник. Для онколога очень важно определить первичный источник раковых клеток.
Если этого не сделать, то лечение канцероматоза не даст ожидаемых результатов.
В настоящее время лечащий врач имеет в своем распоряжении различные методы исследования организма при разных патологиях – нужно только выбрать подходящий для данного случая.
Диагностика недуга
Лабораторные анализы при диагностике канцероматоза брюшной полости не выявляют патологических изменений.
Лейкоцитоз, повышенный уровень глюкозы в крови и ускорение СОЭ не свидетельствуют о наличии раковых клеток в организме.
Для точного определения патологии используются следующие методы диагностики:
ультразвуковое исследование (УЗИ); магнитно-резонансная томография (МРТ); цитологическое исследование.
В настоящее время УЗИ органов брюшной полости считается наиболее доступным методом диагностики. При подозрении на канцероматоз результаты исследования можно получить через несколько минут.
Используя тот или иной метод диагностики канцероматоза брюшной полости, лечащий врач рассчитывает получить исчерпывающую информацию о состоянии больного.
Это необходимо, чтобы как можно скорее назначить лечение и составить прогноз на возможные последствия.

Когда УЗИ дает недостаточно четкую картину канцероматоза, больного направляют на дополнительное обследование.
Следует подчеркнуть, что для эффективного лечения данной патологии, необходимо устранить первичный очаг распространения раковых клеток.
Обнаружить его можно при обследовании на магнитно-резонансном томографе.
Лечение патологии
На сегодняшний день основным методом лечения канцероматоза брюшной полости считается хирургический. Его однозначно используют в тех ситуациях, когда возникает угроза жизни больного.
При правильно поставленном диагнозе при операции удаляются первичные и вторичные очаги.
В этом контексте следует подчеркнуть, что удаление опухоли не дает гарантии на то, что она не появится вновь. Метастазы имеют разные размеры.
При удалении крупных образований можно рассчитывать на благоприятный исход.
Прогноз составляется на основе остаточных метастазов, которые имеют малые размеры и рассеяны на большой площади.
Такие новообразования подавляются с помощью химиотерапии. Лечение канцероматоза брюшины этим методом имеет серьезные недостатки.
Суть их в том, что терапия оказывает побочное влияние на организм, которое нельзя назвать полезным. Для уничтожения раковых клеток используется фотодинамическая терапия.
Мембрана патогенных клеток разрушается лазерным лучом и они погибают. Онкологи отмечают, что ни один метод не дает гарантии на то, что рецидив патологии невозможен.
Вероятность возникновения нового очага остается высокой: прогноз на выздоровление всегда менее 40 %.
Возникновение канцероматоза брюшной полости считается неблагоприятным признаком. Прогноз на выживание после операции весьма сдержан.
Статистика свидетельствует, что средняя продолжительность жизни больного составляет один год.
Только десятая часть пациентов, перенесших операцию по удалению канцероматоза, преодолевают пятилетний рубеж.
Профилактических методик по предотвращению патологии нет. Считается важным обнаружить болезнь на ранней стадии развития.
Канцероматоз брюшины

Канцероматоз брюшины – вторичное злокачественное поражение брюшины, являющееся следствием диссеминации эпителиальных опухолей желудочно-кишечного тракта, репродуктивной системы, реже – первичных перитонеальных новообразований. Признаками канцероматоза брюшины являются асцитический синдром, прогрессирующее снижение веса, тошнота, слабость. Диагностика основана на визуализации очагов поражения при проведении МСКТ, УЗИ органов брюшной полости, лапароскопии, цитологическом анализе асцитической жидкости. Лечение включает хирургическое удаление первичного очага с метастазами по брюшине и химиотерапию. Прогноз неблагоприятный.
Канцероматоз брюшины

Канцероматоз брюшины – наиболее часто встречающийся вариант метастазирования онкологических заболеваний различной локализации. Согласно имплантационной теории развития данной патологии, источником поражения являются опухолевые клетки, которые отделились от первичного очага и попали в брюшную полость с серозной жидкостью. Основным пусковым механизмом данного процесса является утрата клетками опухоли факторов межклеточной адгезии. Согласно данным статистики, канцероматоз брюшины встречается у 20-35% пациентов с онкопатологией: в 40% случаев данное осложнение формируется при опухолях желудочно-кишечного тракта, в 30% — при раке яичников (причем на момент верификации диагноза рака яичников у подавляющего большинства пациенток уже имеет место поражение брюшины). Канцероматоз брюшины является неблагоприятным прогностическим фактором; данная форма прогрессирующего опухолевого поражения практически не поддается хирургическому лечению, а химиотерапия улучшает состояние лишь на некоторое время.
Причины канцероматоза брюшины
Канцероматоз брюшины является вторичным опухолевым поражением, результатом прогрессирования рака различной локализации. Наиболее часто поражением брюшины осложняется рак желудка, тонкого кишечника, поджелудочной железы, злокачественные опухоли яичников, матки, маточных труб, печеночноклеточный рак, реже — первичные опухоли брюшины (перитонеальная мезотелиома). В ряде случаев первичный очаг остается неустановленным.
Развитие канцероматоза брюшины является поэтапным процессом. Первый этап – распространение опухолевых клеток из первичного очага поражения. Это связано с нарушением межклеточного взаимодействия и приобретением клетками опухоли подвижности. При этом эпителиальные клетки меняют фенотип на мезенхимальный, происходит деградация межклеточного матрикса. Распространение опухолевых клеток может происходить в ходе оперативного вмешательства. Их механическое отделение возможно при повреждении лимфатических или кровеносных сосудов. Попавшие в брюшную полость клетки опухоли мигрируют под действием силы тяжести, сокращений внутренних органов, имплантируются в местах повышенной резорбции: большом сальнике, в области слепой кишки, дугласовых карманах.
На втором этапе опухолевые клетки взаимодействуют с мезотелием брюшины. Механизмы адгезии определяются природой клеток, особенностями морфологии брюшины, а также наличием участков ее повреждения. Далее клетки закрепляются в мезотелии, происходит их горизонтальное распространение по поверхности перитонеума, а затем инвазивный рост – прорастание в базальную мембрану, соединительную ткань. Следующим этапом является стимуляция неоангиогенеза – обязательного фактора развития опухоли. Морфопатогенетические механизмы формирования канцероматоза брюшины еще недостаточно изучены, в связи с чем отсутствуют радикальные методы лечения.
Частота развития канцероматоза брюшины зависит не только от первичной локализации опухоли, но и от ее размеров, глубины инвазии, гистотипа, степени дифференцировки (недифференцированный рак желудка осложняется поражением брюшины в 60% случаев, ограниченный – в 15%).
Симптомы и классификация канцероматоза брюшины
Канцероматоз брюшины является вторичным поражением, поэтому его клиническая картина во многом определяется проявлениями первичной опухоли. Характерным признаком является обильный выпот в брюшную полость – формирование асцита. Зачастую асцитический синдром, развивающийся вследствие обструкции лимфатического дренажа, является единственным признаком заболевания, и пациенты могут поступать в отделение гастроэнтерологии или терапии для диагностики причин асцита. Состояние больных тяжелое, характерна значительная потеря веса. Неспецифическими признаками являются тошнота, рвота, выраженная слабость, утомляемость. При наличии крупных метастазов возможно их прощупывание через брюшную стенку.
Единая классификация данного заболевания отсутствует, поскольку характеристики первичных опухолей, приводящих к поражению брюшины, весьма разнообразны. Наиболее распространена классификация канцероматоза брюшины в зависимости от числа, локализации метастазов, которая предусматривает три степени:
Р1 – локальное поражение брюшины;
Р2 – несколько областей канцероматоза, разделенных здоровыми участками брюшины;
Р3 – многочисленные очаги поражения.
Также используется метод определения индекса канцероматоза брюшины: суммируются баллы измерения максимальных очагов поражения (0-3 балла) в каждой из 13 наиболее вероятных областей поражения брюшины.
Диагностика канцероматоза брюшины
Канцероматоз брюшины имеет неспецифическую клиническую картину, однако консультация гастроэнтеролога или онколога позволяет предположить данное заболевание на основании симптомов и физикальных данных. Лабораторные анализы не выявляют специфических изменений: определяется лейкоцитоз, ускорение СОЭ. Диагностическая программа обязательно должна включать УЗИ органов брюшной полости и малого таза, позволяющее обнаружить распространенное поражение, а также МСКТ брюшной полости с контрастированием. Обязательно проводится цитологическое исследование асцитической жидкости, полученной при лапароцентезе, которое дает возможность впервые установить или подтвердить диагноз, а также определить гистогенез клеток опухоли.
Информативным методом диагностики канцероматоза брюшины является лапароскопия с осмотром перитонеума, дугласова пространства, диафрагмы, сопровождающаяся биопсией. Высокой специфичностью обладает обратнотранскриптазная полимеразная цепная реакция (ОТ-ПЦР), которая позволяет определить источник диссеминации даже при малом количестве опухолевых клеток.
Сложности диагностики возникают при наличии канцероматоза брюшины без выявленного первичного очага. Данная форма заболевания, встречающаяся в 3-5 % случаев, проявляется клинически только при уже сформировавшемся поражении брюшины. При этом первичный очаг может иметь настолько малые размеры, что его прижизненное обнаружение невозможно.
В качестве дополнительных методов может использоваться определение онкомаркеров (кислой фосфатазы, раково-эмбрионального антигена, альфа-фетопротеина, бета-субъединицы ХГЧ). Такая диагностика не обладает высокой специфичностью, но применяется для оценки прогноза, раннего выявления диссеминации, рецидивов, а также для контроля эффективности лечения.
Лечение канцероматоза брюшины
Хирургическое лечение канцероматоза включает удаление первичной опухоли с регионарными метастазами и отсевами по брюшине. Циторедуктивная операция выполняется в объеме перитонэктомии, может сочетаться с удалением матки и придатков, сигмовидной кишки, желчного пузыря. После проведения операции оценивается индекс полноты циторедукции: СС-0: после проведения хирургического лечения очаги поражения визуально не определяются; СС-1: имеются неудаленные очаги диаметром до 2,5 мм; СС-2: очаги диаметром 2,5 мм – 2,5 см; СС-3: очаги поражения более 2,5 см в диаметре. Однако даже при определении индекса СС-0 нельзя полностью исключить возможность диссеминации, поэтому обязательно проводится химиотерапия.
Системная химиотерапия при канцероматозе брюшины имеет определенные недостатки. На сегодняшний день эффективным методом лечения является интраперитонеальная химиотерапия. При местном введении цитостатических препаратов есть возможность применения высоких дозировок, которые при системной терапии слишком токсичны. Использование гипертермии усиливает поступление активных веществ в опухолевые клетки. Существенным преимуществом является длительное нахождение препарата в брюшной полости. Гипертермическая внутрибрюшная химиотерапия проводится в ходе операции или после ее завершения; химиотерапевтический агент (чаще препараты платины) вводится подогретым до температуры 40-43 градуса. Время циркуляции раствора составляет 30-90 минут.
Альтернативным методом лечения канцероматоза брюшины является фотодинамическая терапия с локальным или системным введением фотосенсибилизатора. Данная методика основана на интраоперационном световом воздействии с применением лазера, которое приводит к прямому повреждению мембран опухолевых клеток. Но такое лечение не устраняет процессы ангиогенеза, поэтому его эффективность недостаточно высока.
Ни один из существующих на сегодняшний день методов лечения канцероматоза брюшины не вызывает полную регрессию опухолевых диссеминантов, а также не предупреждает рецидивирование заболевания, поэтому разработка оптимального лечения продолжается. Исследуется таргетная терапия, целью которой являются молекулярные мишени. Низкая эффективность противоопухолевой терапии обусловлена отсутствием достаточного понимания морфологии и патогенеза заболевания, унифицированной классификации, разнородностью первичных опухолей.
Прогноз и профилактика канцероматоза брюшины
Развитие канцероматоза брюшины при злокачественных новообразованиях всегда является неблагоприятным прогностическим признаком. Средняя продолжительность жизни пациентов составляет не более 12 месяцев, а пятилетняя выживаемость – до 10%. Не существует специфической профилактики данной формы поражения брюшины, важную роль играет своевременность выявления и адекватного лечения первичных опухолей. Однако во многих случаях симптомы канцероматоза брюшины возникают уже при значительной диссеминации раковых клеток по брюшной полости.



