Содержание:
- 1 Дыхательная система: строение органов. Плевра — это. Плевральная полость легких
- 2 Этапы дыхания
- 3 Носовая полость
- 4 Обособление дыхательной системы
- 5 Висцеральный листок
- 6 Париетальный листок
- 7 Патологические состояния
- 8 Сухое воспаление
- 9 Выпотное воспаление
- 10 Лёгкие. Плевра. Дыхательный цикл. Лёгочные объёмы.
Дыхательная система: строение органов. Плевра — это. Плевральная полость легких
Как известно, без воздуха человек не может обходиться более трех минут. На этом запасы кислорода, растворенного в крови, истощаются, и наступает голодание головного мозга, которое проявляется обмороком, а в тяжелых случаях – комой и даже смертью. Конечно, тренированные определенным образом люди смогли продлить безвоздушный период до пяти, семи и даже десяти минут, но обычному человеку такое вряд ли под силу. Обменные процессы, происходящие в организме, требуют постоянного поступления молекул кислорода, и с этой задачей хорошо справляется дыхательная система.

Этапы дыхания
Кислородный обмен между организмом и внешней средой проходит в четыре этапа:
Воздух попадет из внешней среды в легкие и заполняет все доступное пространство. Происходит диффузия газов, в том числе и кислорода, через стенку альвеолы (структурная единица легких) в кровь. Гемоглобин, который содержится в красных клетках крови, связывает большую часть кислорода и разносит его по организму. Небольшая часть растворяет в крови в неизменном виде. Кислород покидает гемоглобиновые соединения и через стенку сосуда проходит в клетки тканей и органов.
Отметим, что в этом процессе дыхательная система участвует только на начальном этапе, остальное зависит от характера тока крови, ее свойств и уровня тканевого обмена. Кроме этого, легкие участвуют в теплообмене, выведении токсических веществ, образовании голоса.
Вся дыхательная система делится на два отдела, в зависимости от взаиморасположения органов.
Верхние дыхательные пути состоят из носовой и ротовой полостей, носоглотки, ротоглотки, зева и глотки. И по большей части представляют собой полости, образованные стенками костей черепа или мышечно-соединительнотканным каркасом.

Нижние дыхательные пути включают в себя гортань, трахею и бронхи. Альвеолы в эту классификацию не входят, так как являются составной частью паренхимы легких и терминальным отделом бронхов одновременно.
Коротко о каждой составной единице дыхательных путей.
Носовая полость
Это костно-хрящевое образование, которое расположено на лицевой части черепа. Состоит из двух не сообщающихся полостей (правой и левой) и перегородки между ними, которая формирует извилистый ход. Внутри носовая полость покрыта слизистой оболочкой, имеющей большое количество кровеносных сосудов. Эта особенность помогает согревать проходящий воздух в процессе вдоха. А наличие мелких ресничек позволяет отфильтровывать крупные пылевые частицы, пыльцу и другую грязь. Кроме того, именно носовая полость помогает человеку различать запахи.
Носоглотка, ротоглотка, зев и глотка служат для прохождения согретого воздуха в гортань. Строение органов верхних дыхательных путей тесно связано с анатомией черепа и практически полностью повторяет его костно-мышечный каркас.
Голос человека образует непосредственно в гортани. Именно там расположены голосовые связки, которые вибрируют во время прохождения через них потока воздуха. Это похоже на струны, но из-за особенностей строения (длины, толщины) их возможности не ограничиваются одним тоном. Звучание голоса усиливается из-за близкого расположения внутричерепных пазух или полостей, которые создают определенный резонанс. Но голос — еще не речь. Членораздельные звуки образуются только при слаженной работе всех составных элементов верхних дыхательных путей и нервной системы.

Трахея, или дыхательное горло, представляет собой трубку, которая с одной стороны состоит из хрящей, а с другой – из связок. Длина ее — десять-пятнадцать сантиметров. На уровне пятого грудного позвонка она делится на два главных бронха: левый и правый. Строение органов нижних дыхательных путей в основном представлено хрящами, которые, соединяясь, образуют трубки, проводящие воздух в глубину паренхимы легких.
Обособление дыхательной системы
Плевра – это наружная тонкая оболочка легкого, представленная серозной соединительной тканью. Внешне ее можно принять за блестящее защитное покрытие, и это не так уж далеко от правды. Она покрывает внутренние органы со всех сторон, а также располагается на внутренней поверхности грудной клетки. Анатомически выделяют две части плевры: одна собственно покрывает легкие, а вторая выстилает грудную полость изнутри.

Висцеральный листок
Та часть оболочки, которая находится поверх внутренних органов, называется висцеральная, или легочная плевра. Она плотно припаяна к паренхиме (собственно веществу) легких, и отделить ее можно только хирургическим путем. Именно благодаря такому тесному контакту и повторению всех контуров органа можно различить борозды, разделяющие легкое на доли. Эти участки называются не иначе как междолевая плевра. Пройдя по всей поверхности легких, соединительная ткань окружает корень легкого, чтобы защитить входящие в него сосуды, нервы и главный бронх, а затем переходит на стенку грудной клетки.
Париетальный листок
Начиная с места перехода, листок соединительной ткани носит название «париетальная, или пристеночная плевра». Это происходит из-за того, что прикрепление его теперь будет не к паренхиме легкого, а к ребрам, межреберным мышцам, их фасциям и диафрагме. Важной особенностью считается то, что на всем протяжении серозная оболочка остается целостной, несмотря на различия в топографических названиях. Анатомы для собственного удобства различают реберный, диафрагмальный и средостенный отделы, а часть плевры над верхушкой легкого получила название купол.
Между двумя листками плевры существует небольшой зазор (не более семи десятых миллиметра), это плевральная полость легких. Она заполнена секретом, который вырабатывает непосредственно серозная оболочка. В норме здоровый человек ежедневно продуцирует всего несколько миллилитров этого вещества. Плевральная жидкость необходима для смягчения силы трения, возникающей между листками соединительной ткани во время дыхания.
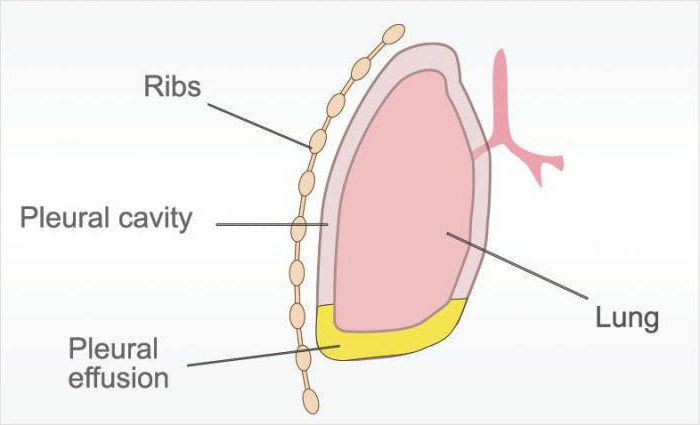
Патологические состояния
В основном заболевания плевры имеют воспалительный характер. Как правило, это, скорее, осложнение, чем самостоятельное заболевание, как правило, оно рассматривается врачами в совокупности с другими клиническими симптомами. Туберкулез – вот наиболее частая причина, почему воспаляется плевра. Это инфекционное заболевание широко распространено среди населения. В классическом варианте первичное заражение происходит через легкие. Строение органов дыхания обуславливает переход воспаления и возбудителя из паренхимы на серозную оболочку.
Кроме туберкулеза, виновниками воспаления плевры могут быть опухолевые, аутоиммунные процессы, аллергические реакции, пневмония, вызванная стрептококками, стафилококками и гноеродной флорой, травмами.
Плевриты по характеру бывают сухие (фибринозные) и выпотные (экссудативные).
Сухое воспаление
В этом случае сосудистая сеть внутри соединительнотканных листков набухает, из нее выпотевает незначительное количество жидкости. Она сворачивается в плевральной полости и образует плотные массы, которые откладываются на поверхности легких. В тяжелых случаях этих налетов так много, что вокруг легкого образуется твердый панцирь, который мешает человеку дышать. Такое осложнение исправить без хирургического вмешательства невозможно.
Выпотное воспаление
Если плевральная жидкость вырабатывается в значительном количестве, то говорят об экссудативном плеврите. Его, в свою очередь, делят на серозный, геморрагический и гнойный. Все зависит от характера жидкости, которая находится между соединительнотканными листками.

Если жидкость прозрачная или слегка мутноватая, желтого цвета – то это серозный выпот. Он содержит много белка и незначительное количество других клеток. Может быть в таком объеме, что заполнит всю грудную полость, сжимая органы дыхательной системы и препятствуя их работе.
Если врач увидел во время диагностической пункции, что в грудной клетке есть красная жидкость, то это говорит о том, что есть повреждение сосуда. Причины могут быть разные: от проникающего ранения и закрытого перелома ребер со смещением отломков до расплавления ткани легкого туберкулезной каверной.
Наличие в экссудате большого количества лейкоцитов делает его мутным, с желто-зеленым оттенком. Это гной, а значит, у пациента бактериальная инфекция с серьезными осложнениями. Гнойный плеврит иначе называется эмпиемой. Иногда скопления воспалительной жидкости дают осложнение и на сердечную мышцу, вызывая перикардиты.
 Как мы видим, дыхательная система состоит не только из легких. В нее входят нос и рот, глотка и гортань со связками, трахея, бронхи, легкие и, конечно, плевра. Это целый комплекс органов, который слаженно работает, доставляя в организм кислород и другие газы атмосферного воздуха. Для того чтобы поддерживать этот механизм в порядке, необходимо регулярно проходить флюорографию, избегать острых респираторных инфекций и постоянно повышать свой иммунитет. Тогда негативное воздействие окружающей среды будет меньше отражаться на функции органов дыхания.
Как мы видим, дыхательная система состоит не только из легких. В нее входят нос и рот, глотка и гортань со связками, трахея, бронхи, легкие и, конечно, плевра. Это целый комплекс органов, который слаженно работает, доставляя в организм кислород и другие газы атмосферного воздуха. Для того чтобы поддерживать этот механизм в порядке, необходимо регулярно проходить флюорографию, избегать острых респираторных инфекций и постоянно повышать свой иммунитет. Тогда негативное воздействие окружающей среды будет меньше отражаться на функции органов дыхания.
Лёгкие. Плевра. Дыхательный цикл. Лёгочные объёмы.
Лёгкие (pulmones; греч. pneumones) – главный орган дыхательной системы. Парный орган, занимает большую часть грудной полости. Относится к паренхиматозным органам (паренхима – основная ткань, производное эпителия). Паренхима лёгких имеет губчатое строение, в её состав входит система ветвящихся воздухоносных трубок (бронхи, бронхиолы, альвеолы) и ветви кровеносных и лимфатических сосудов и нервов. Все эти образования связаны между собой соединительной тканью.
Каждое лёгкое имеет форму усечённого конуса. В нём различают Основание– широкую часть, лежащую на диафрагме, И верхушку – суженную часть, выступающую в область шеи на 2 — 3 см выше ключицы.
Лёгкое имеет 3 поверхности:
1). рёберную – выпуклую, прилежит к рёбрам;
2). диафрагмальную – вогнутую, прилежит к диафрагме;
3) медиальную – вогнутую, обращенную к органам средостения и позвоночнику.
На средостенной поверхности каждого лёгкого есть углубление – Ворота лёгкого, через которые проходят главные бронхи, лёгочная артерия, 2 лёгочные вены, нервы, лимфатические сосуды, бронхиальные артерии и вены. Всё вместе образует пучок, окружённый соединительной тканью – Корень лёгкого.
1) передний – отграничивает рёберную поверхность от медиальной;
2) нижний – отграничивает рёберную поверхность от диафрагмальной.
Правое лёгкое больше левого. Левое лёгкое имеет углубление, которым оно прилегает к сердцу, — сердечное вдавление. Каждое лёгкое делится бороздами на Доли:
Правое состоит из 3 долей (верхней, средней, нижней), левое – из 2 долей (верхней, нижней). Доли каждого лёгкого подразделяются на бронхиальные сегменты (в правом их 11, в левом – 10). Сегменты подразделяются на дольки, а те в свою очередь – на ацинусы.
Ацинус –Структурно – функциональная единица лёгкого, где происходит газообмен. В лёгочную дольку входит 12 – 18 ацинусов. В ацинус входит 15 – 20 альвеол. Альвеолы –Выпячивания в виде пузырьков диаметром 0,25 мм, внутренняя поверхность которых выстлана однослойным плоским эпителием, расположенным на сети гладких мышечных клеток и эластических волокон, и снаружи оплетённые кровеносными капиллярами. Благодаря эластическим волокнам изменяется объём альвеол при вдохе и выдохе.
Изнутри альвеолы покрыты тонкой плёнкой – Сурфактантом — поверхностно-активным веществом, которое постоянно вырабатывается альвеолярным эпителием.
1) снижает поверхностное натяжение альвеол;
2) препятствует слипанию альвеол при выдохе, т. е. играет роль скелета;
3) увеличивает растяжимость лёгких;
4) препятствует транссудации (выходу) жидкости на поверхность альвеол из плазмы капилляров лёгких.
У курильщиков сурфактант разрушается никотином.
Кроме сурфактанта стенки альвеол содержат альвеолоциты (пневмоциты), участвующие в газообмене, и макрофаги, уничтожающие инородные частицы и бактерии, попавшие с воздухом.
Альвеолярный воздух и кровь непосредственно не сообщаются между собой. Они разделяются Аэрогематическим барьером(альвеолярно-капиллярной мембраной). В состав барьера входят: сурфактант, альвеолоциты, базальная мембрана (общая для альвеолоцитов и эндотелиоцитов), эндотелий капилляров. Суммарная площадь аэрогематического барьера составляет примерно 70 – 80 кв. м. Газы переходят через альвеолярно-капиллярную мембрану путём диффузии. Направление и интенсивность перехода газов зависит от их концентрации в воздухе и крови.
Плевра (pleura)— эластичная, гладкая серозная оболочка, образующая около каждого лёгкого замкнутый плевральный мешок. Состоит из соединительной ткани, выстланной плоским эпителием (мезотелием). Различают 2 листка: висцеральный и париетальный. Висцеральный листок сращён с веществом лёгкого, париетальный – покрывает стенки грудной клетки, средостение и диафрагму. Между листками имеется щель – плевральная полость, заполненная плевральной жидкостью, уменьшающей трение между листками при дыхании. Каждое лёгкое имеет свою замкнутую плевральную полость, заполненную небольшим количеством (20 – 30 мл) серозной жидкости. В местах перехода одной части париетальной плевры в другую имеются углубления – плевральные синусы, которые заполняются лёгкими в момент максимального вдоха. В этих синусах может скапливаться серозная жидкость при нарушении процесса её образования или всасывания, а также кровь, гной, экссудат при повреждениях или заболеваниях плевры и лёгких. Особенно велик рёберно — диафрагмальный синус, расположенный в нижнем отделе плевральной полости между рёберной и диафрагмальной плеврой. Другие 2 синуса: диафрагмо-медиастинальный и рёберно – медиастинальный выражены меньше.
Плевральная полость непроницаема для воздуха, т. е. давление в ней на 3-4 мм рт. ст. ниже атмосферного (отрицательное давление). Поэтому в плевральных полостях лёгкие находятся в расправленном состоянии и принимают конфигурацию стенки грудной полости.
Значение отрицательного внутригрудного давления:
1) способствует растяжению лёгочных альвеол и увеличению дыхательной поверхности лёгких, особенно во время вдоха;
2) обеспечивает венозный возврат крови к сердцу и улучшает кровообращение в лёгочном круге, особенно в фазу вдоха;
3) способствует лимфообращению;
4) помогает продвижению пищевого комка по пищеводу.
При поступлении воздуха в плевральную полость (при травме грудной клетки) образуется Пневмоторакс.При этом внутриплевральное давление становится равным атмосферному, что обусловливает спадение лёгкого и дыхание становится невозможным. Различают следующие Виды пневмоторакса:
2) самопроизвольный (спонтанный);
Травматический пневмоторакс возникает при проникающем ранении грудной клетки.
Самопроизвольный (спонтанный) пневмоторакс образуется при разрыве больного лёгкого (туберкулёз, гангрена, рак и др.), когда воздух проникает в плевральную полость через повреждённую стенку бронха.
Искусственный пневмотораксСоздаётся преднамеренно с лечебной целью (при туберкулёзе лёгких), для диагностики (при опухолях и инородных телах грудной полости) и для подготовки больного к операции на лёгком и средостении.
Воспаление лёгких – пневмония, воспаление плевры – плеврит. Скопление воздуха в плевральной полости – пневмоторакс, жидкости – гидроторакс, крови – гемоторакс, гнойного экссудата –пиоторакс.
Средостение (mediastinum) – комплекс органов, расположенных между двумя лёгкими (между плевральными полостями). Средостение подразделяют на 2 отдела: переднее и заднее. Условная граница между ними проходит по передней поверхности трахеи и главных бронхов.
В переднем средостении расположены сердце с перикардом, вилочковая железа, диафрагмальные нервы и лимфатические сосуды.
В заднем средостении находятся трахея и главные бронхи, пищевод, блуждающий нерв, грудная часть аорты, симпатический ствол, грудной лимфатический проток, непарная и полунепарная вены, лимфатические узлы.
Всё пространство между этими органами заполнено рыхлой волокнистой соединительной тканью и жировой клетчаткой.
Дыхательный циклСостоит из вдоха, выдоха и паузы. Частота дыхания (ЧД) в покое составляет 14-18 в минуту. В дыхании участвуют межрёберные мышцы и диафрагма. В результате их попеременного сокращения и расслабления объём грудной полости изменяется. Различают 2 группы межрёберных мышц: наружные и внутренние. Выделяют 2 типа дыхания – грудной и брюшной. При грудном типе преобладает увеличение объёма грудной клетки за счёт поднимания рёбер, а не за счёт опускания купола диафрагмы. Этот тип дыхания характерен для женщин. Брюшной тип дыхания обеспечивается в первую очередь диафрагмой. При опускании купола происходит смещение органов живота вниз, что сопровождается выпячиванием передней брюшной стенки на вдохе. На выдохе купол диафрагмы поднимается и передняя брюшная стенка возвращается в исходное положение. Такой тип дыхания характерен для мужчин.
Механизм вдоха.Вдох – активный процесс. Наружные межрёберные мышцы сокращаются, а внутренние расслабляются, в результате чего рёбра отходят вперёд, удаляясь от позвоночника. Одновременно сокращается, становясь более плоской, диафрагма. Оба эти действия приводят к увеличению объёма грудной клетки. В результате давление в грудной клетке и лёгких становится ниже атмосферного, воздух поступает внутрь и заполняет альвеолы до тех пор, пока давление в лёгких не сравняется с атмосферным.
Механизм выдоха.Выдох – пассивный процесс. Наружные межрёберные мышцы и диафрагма расслабляются, возвращаясь в прежнее положение, а внутренние межрёберные мышцы сокращаются. В результате объём грудной клетки уменьшается, давление в ней становится выше атмосферного, воздух выталкивается из лёгких и выдох заканчивается.
При физической нагрузке наблюдается Форсированное дыхание.В действие вводятся дополнительные мышцы, и выдох становится более активным процессом, требующим расхода энергии.
В повседневной клинической практике широко применяют определение 4 — х лёгочных объёмов и 4-х ёмкостей лёгких. Для их измерения используют специальные приборы – спирометры.
1) Дыхательный объём – количество воздуха, которое человек вдыхает и выдыхает в покое. Равен в среднем 500 мл (300 – 700 мл).
2) Резервный объём вдоха – количество воздуха, которое человек может дополнительно вдохнуть после нормального спокойного вдоха. Составляет в среднем 1500 мл (1500-2000 мл).
3) Резервный объём выдоха – количество воздуха, которое человек может дополнительно выдохнуть после спокойного выдоха. Составляет 1500 мл (1500-2000 мл).
4) Остаточный объём – количество воздуха, остающееся в лёгких после максимального выдоха. Равен в среднем 1200 мл (1000-1500 мл). Выдохнуть его не удаётся.
1) Жизненная ёмкость лёгких – наибольшее количество воздуха, которое можно выдохнуть после максимального вдоха. Равен сумме дыхательного объёма, резервного объёма вдоха и выдоха (от 3500 до 4700 мл).
2) Общая ёмкость лёгких – количество воздуха, содержащееся в лёгких на высоте максимального вдоха. Равна сумме жизненной ёмкости лёгких и остаточного объёма (4700-6000 мл).
3) Резерв (ёмкость) вдоха – максимальное количество воздуха, которое можно вдохнуть после спокойного выдоха. Равен сумме дыхательного объёма и резервного объёма вдоха (2000 мл).
4) Функциональная остаточная ёмкость – количество воздуха остающееся в лёгких после спокойного выдоха. Равен сумме резервного объёма выдоха и остаточного объёма (2700-2900 мл). Физиологическое значение этой характеристики в том, что она способствует выравниванию колебаний содержания кислорода и углекислого газа в альвеолярном воздухе вследствие разной концентрации этих газов во вдыхаемом и выдыхаемом воздухе.
Лёгочная вентиляция –Количество воздуха, проходящее через лёгкие в единицу времени. Обычно измеряют минутный объём дыхания (МОД), равный произведению дыхательного объёма на частоту дыхания. В покое минутный объём дыхания равен 6-8 л/мин., при средней мышечной работе – 80 л/мин., при тяжёлой мышечной работе – 120-150 л/мин.
Не весь объём вдыхаемого воздуха участвует в вентиляции альвеол. Часть его остаётся в воздухоносных путях (140-150 мл). Поэтому при спокойном дыхании в альвеолы поступает не 500 мл, только около 350 мл. Поэтому просвет воздухоносных путей называют мёртвым пространством: воздух, находящийся там, в обмене не участвует. При вдохе последние порции атмосферного воздуха входят в мёртвое пространство и, не изменяя своего состава, покидают его при выдохе.





