Содержание:
- 1 Гистероскопия: чего следует ожидать после процедуры
- 2 Болевой синдром после гистероскопии
- 3 Назначение гистероскопии
- 4 Причины боли
- 5 Профилактика осложнений
- 6 Лечение боли
- 7 Противопоказания к проведению процедуры
- 8 Что бывает после гистероскопии: боль, месячные, что можно и что нельзя, осложнения
- 9 Коротко о гистероскопии
- 10 Подготовка к процедуре
- 11 Виды гистероскопии
- 12 Противопоказания
- 13 Восстановительный период
- 14 Беременность после гистероскопии
- 15 Стоимость гистероскопии
- 16 Возможные осложнения
- 17 Вопрос – ответ
- 18 Гистероскопия матки. Показания, противопоказания, методика. Как подготовится к гистероскопии и что делать после нее?
- 19 Анатомия матки
- 20 Показания к проведению гистероскопии матки
- 21 Методика проведения гистероскопии
- 22 Как подготовиться к гистероскопии матки?
- 23 Какие могут быть результаты гистероскопии?
- 24 Какие заболевания могут быть выявлены при помощи гистероскопии?
Гистероскопия: чего следует ожидать после процедуры

Гистероскопия – одна из разновидностей эндоскопических операций, которая сегодня успешно применяется, чтобы диагностировать такие внутриматочные патологии, как полипы или гиперплазия эндометрия, миома матки, синехии в ее полости, аденомиоз и прочие.
Гистероскопия может быть диагностической и хирургической. После гистероскопии возможны некоторые последствия: боли в животе и пояснице, выделения.
При гистероскопии матку обследуют изнутри с помощью зондов, снабженных световодами и микровидеокамерами. После гистероскопии, которая проводилась с диагностической целью, врач может точнее установить диагноз и назначить правильное лечение.
Гистероскопия может проводиться, если есть подозрения на рак шейки матки, перфорацию после ранее проведенных оперативных вмешательств и для уточнения правильного положения внутриматочной спирали. Процедура является целесообразной после лечения гормональными препаратами и при бесплодии, невынашивании беременности и самопроизвольных выкидышах.
Выделения после гистероскопии
Гистероскопия – операция довольно простая, проводится под внутривенным наркозом. Уже через несколько часов после гистероскопии пациентка может идти домой. Постоперационный период может характеризоваться некоторыми осложнениями. Многих женщин беспокоят кровяные выделения после гистероскопии. Но это явление вполне нормально и объяснимо.
Если гистероскопия была проведена лишь с целью диагностики, будет ощущаться незначительный дискомфорт, нежели после операции. Кровянистые выделения после гистероскопии наблюдаются почти у всех пациенток.
Это объясняется тем, что гистероскопия, какой бы простой процедурой она ни была, – это хирургическое вмешательство. Приборы, которые вводятся в полость матки, контактируют с ее слизистой и могут наносить незначительные повреждения. Потому в течение первых суток после диагностической процедуры выделяется незначительное количество крови из половых органов.
Выделения после гистероскопии, проведенной с целью оперативного вмешательства, будут более обильными и длительными. После такой операции обычно назначается кровеостанавливающие лекарственные препараты.
Если гистероскопия была диагностической, менструация наступит в обычное время. А если с выскабливанием, то первым днем менструального цикла считается день проведения операции. Хотя гистероскопия – малотравматичный метод, в период реабилитации после процедуры необходимо внимательно следить за происходящим в вашем организме. Если выделения после гистероскопии через пару дней не прекращаются и остаются достаточно интенсивными, сопровождаются болью, необходимо обратиться к врачу.
Что и как болит после гистероскопии?
Естественно, у всех женщин разный болевой порог чувствительности. Гистероскопия – это операция малоболезненная, не требующая обезболивания. Но возможны незначительные болевые ощущения, поэтому по желанию можно ввести в вену обезболивающее средство или наркоз (в случае оперативного вмешательства).
Боли после гистероскопии в области живота могут наблюдаться на протяжении нескольких дней. Также нормальным считается, если пояснично-крестцовая область болит после гистероскопии.
Если сильно болит живот после гистероскопии, пациентке могут назначаться анальгетики, рекомендуется воздержаться от физических нагрузок и половой активности на пару недель.
Боли после гистероскопии, которые продолжаются дольше нескольких дней, должны вызвать беспокойство, они могут свидетельствовать о возможных осложнениях. Поэтому если вы ощущаете боль длительное время, это повод обратиться к гинекологу.
Беременность и ЭКО после гистероскопии
Точно ответить, наступит ли беременность после гистероскопии, и будет ли она удачной, невозможно. Это зависит не от самой операции, а от диагноза, который будет поставлен женщине. Неудачные беременности или попытки экстракорпорального оплодотворения не всегда могут быть показанием для проведения гистероскопии. Гинеколог отталкивается обычно от ряда дополнительных оснований.
Но именно гистероскопия способна точно определить состояние маточных труб и пороки матки. Беременность после гистероскопии можно планировать через полгода после процедуры.
Что касается ЭКО после гистероскопии, то тут женщинам стоит запастись терпением. Проводить процедуру экстракорпорального оплодотворения можно лишь тогда, когда организм полностью восстановится после гистероскопии и пройдет профилактическую реабилитацию.
Противопоказания к проведению гистероскопии
Гистероскопия противопоказана в следующих случаях:
- если есть воспалительный процесс половой системы; при острых инфекционных заболеваниях или хронических болезнях в стадии обострения; при нормально прогрессирующей беременности; при распространенном раке или стенозе шейки матки; во время сильного маточного кровотечения, нарушения свертываемости крови; если больная находится в тяжелом соматическом состоянии (состояние после инфаркта, при острой почечной и сердечнососудистой недостаточности, декомпенсации сахарного диабета и прочих).
Гистероскопия – это возможность не только наиболее точно установить диагноз, но и вылечить множество женских недугов. Не стоит бояться, операция не относится к сложным, не является очень болезненной, и при соблюдении рекомендаций врача не вызывает осложнений.
Болевой синдром после гистероскопии
Метод гистероскопии используется в гинекологи для обследования полости матки. Процедура заключается во введении гистероскопа в полость матки для визуального осмотра состояния внутренней поверхности органа. Гистероскоп оборудован камерой, которая позволяет врачу получить необходимые диагностические данные. Процедура проводится под общим наркозом, который обеспечивает безболезненное введение гистероскопа в матку. Недостатком исследования является возможность появления боли после гистероскопии.
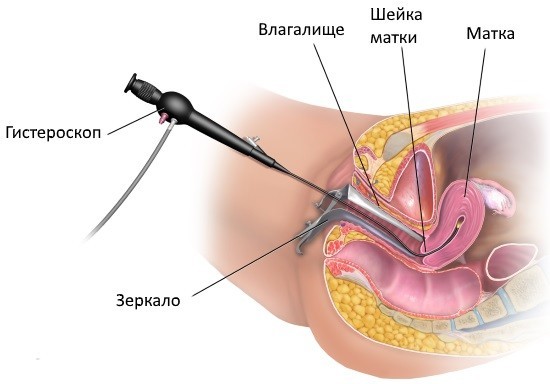
Назначение гистероскопии
Гистероскопия не всегда имеет только диагностическое назначение. Обследование проводят в следующих случаях:
Необходимость в малых хирургических операциях. Контроль эффективности проводимого лечения. Подготовительный период к экстракорпоральному оплодотворению (ЭКО). Диагностика заболеваний матки.
Причины боли
Почему после проведения процедуры ноет низ живота? Сколько дней сохраняется болевой синдром? Дело в том, что перед введением гистероскопа, врач проводит расширение шейки матки с помощью специальных инструментов. Этот процесс достаточно болезненный, поэтому и применяется общая анестезия. Сам орган перед обследованием расширяют с помощью введения жидкости или газа. Поэтому после вмешательства орган сокращается, что также может привести к появлению болевых ощущений. Как правило, болезненность после процедуры сохраняется в течение 3-4 дней.

Кроме сократительной активности матки, причиной боли после проведения гистероскопии бывает воспалительный процесс.
Воспаление может развиться в матке или маточных трубах. В данной ситуации, кроме боли, могут появиться выделения из влагалища и лихорадка. Выделения, чаще всего, имеют неприятный запах и необычный цвет – желтый, желтовато-серый, коричневатый с зеленоватым оттенком. Температура тела повышается до фебрильных цифр — 38-39°С.
Если после проведения гистероскопии низ живота болит более четырех-пяти суток, следует обратиться за консультацией к гинекологу. Наличие болевого синдрома в течение длительного времени может говорить о возникновении осложнений. В случае диагностического исследования осложнения практически не возникают. Тем не менее, исключить нежелательные последствия способен только врач после осмотра и проведения необходимых анализов.
Болевой синдром может сопровождаться кровотечением, похожим на менструацию. Это считается нормой в том случае, если в процессе гистероскопии выполнялось выскабливание слизистой матки. Однако кровянистые выделения могут считаться нормой в течение 5-6 дней. Более длительные выделения также являются поводом срочному обращению к врачу.
Профилактика осложнений
Для того, чтобы предотвратить возможные осложнения, сопровождающиеся болевым синдромом, необходимо правильно подготовиться к исследованию. Подготовка к гистероскопии включает в себя ряд мероприятий:
- консультация терапевта, при необходимости – других специалистов; непосредственно перед проведением процедуры – осмотр анестезиолога для решения вопроса метода обезболивания; ЭКГ; при необходимости – кольпоскопию; лабораторные анализы мочи и крови; контроль свертываемости крови; биохимический анализ крови; мазок на цитологию из шейки матки; исследование микрофлоры влагалища.
Поскольку вмешательство, в большинстве случаев, проводится под общим наркозом, в день исследования принимать пищу категорически запрещено.
Кроме того, необходимо подготовить кишечник, чтобы снизить риск развития метеоризма в день операции. С этой целью назначается специальная диета:
- Диетический рацион следует соблюдать в течение 3-4 дней до проведения гистероскопии. Питание не должно включать продукты, способствующие повышению выработки кишечных газов. Накануне обследования обед должен быть легким, а от ужина следует отказаться совсем. Вечером и утром перед процедурой желательно сделать очистительную клизму. В день исследования нельзя принимать жидкость и курить.
Лечение боли

После осмотра врач назначит лечение, которое устранит болевой синдром. Если признаков воспаления нет, лечение в данном случае носит симптоматический характер. Для купирования боли назначаются лекарственные препараты из группы спазмолитиков (Но-шпа, Папаверин) и анальгетиков (Темпалгин, Кеторол, Ибупрофен), либо комбинированные средства – Новиган, Нурофен Лонг, Темпалгин и прочие.
В случаях с развитием воспалительного процесса показана антибактериальная и противовоспалительная терапия. Лечение в данном случае проводится более длительное время и требует тщательного врачебного наблюдения.
Противопоказания к проведению процедуры
Исследование имеет противопоказания к проведению. К ним относятся:
- активный воспалительный процесс в органах малого таза; онкологическая патология шейки матки; период беременности (за исключением патологического течения, требующего экстренного вмешательства); нарушение процесса свертываемости крови; тяжелые соматические заболевания в стадии декомпенсации; инфекционные заболевания в остром периоде; стеноз шейки матки.
В вышеперечисленных случаях гистероскопия не проводится, поскольку может осложниться неблагоприятными последствиями.
Что бывает после гистероскопии: боль, месячные, что можно и что нельзя, осложнения
Одной из современных диагностических и лечебных процедур в гинекологии является гистероскопия. Данная операция позволяет осмотреть матку, выявить и при необходимости оперативно удалить патологию, а во многих случаях и определиться с причинами бесплодия. Делать ли гистероскопию, решает врач, основываясь на показаниях и противопоказаниях к проведению данной манипуляции, но последнее слово, безусловно, остается за пациенткой.
Коротко о гистероскопии
Гистероскопией называют такую лечебно-диагностическую манипуляцию, которая позволяет визуально оценить матку изнутри, выявить патологические образования либо аномалии ее строения и при необходимости удалить их оперативно, то есть без проникновения в брюшную полость. Данный метод относится к эндоскопическим и проводится с использованием специального оптического прибора – гистероскопа обученным специалистом.
В переводе с греческого гистероскопия означает «осматривать матку». Манипуляция бывает диагностической и лечебной. Диагностическая гистероскопия проводится не только для осмотра внутренней маточной поверхности, но и для забора материала (эндометрия) на гистологическое исследование (биопсия). Во время лечебной гистероскопии производятся оперативные вмешательства, например, удаление новообразований или инородных тел.
Подготовка к процедуре
Так как гистероскопия относится к инвазивным процедурам и сродни оперативному вмешательству, перед ее проведением пациентке назначают обследование (исключая экстренные случаи):
 Исследование крови и мочи (общие анализы); мазки из влагалища и шейки матки для выяснения микрофлоры; кровь на сифилис и гепатиты; кровь на ВИЧ-инфекцию; биохимия крови (особенно глюкоза крови у больных с избыточным весом); кровь на группу и резус-фактор.
Исследование крови и мочи (общие анализы); мазки из влагалища и шейки матки для выяснения микрофлоры; кровь на сифилис и гепатиты; кровь на ВИЧ-инфекцию; биохимия крови (особенно глюкоза крови у больных с избыточным весом); кровь на группу и резус-фактор. Из инструментальных методов назначаются:
Если у пациентки имеются хронические экстрагенитальные заболевания, показана консультация врача соответствующего профиля с проведением корригирующей терапии. При выявлении кольпита назначается санация влагалища (до 1 – 2 степени чистоты).
Обследование проводится амбулаторно. После поступления в стационар пациентке перед процедурой назначается очистительная клизма (подготовка кишечника), а непосредственно перед гистероскопией необходимо опорожнить мочевой пузырь. Принимать пищу в день манипуляции запрещается из-за проведения внутривенного наркоза во время гистероскопии. Проведение гистероскопии планируют на 5 – 7 день цикла, то есть в первую (пролиферативную) фазу, когда новый функциональный слой эндометрия только начал нарастать, и внутренняя поверхность матки доступна для осмотра.
Также необходимо за 3 дня до процедуры воздержаться от половых контактов, а за неделю прекратить спринцевания. Не рекомендуется и применение спермицидов и влагалищных свечей за 7 дней до гистероскопии.
Виды гистероскопии
Гистероскопия, в зависимости от назначения может быть:
- диагностической – когда необходимо выявить причины «неполадок» по женской линии (диагностировать полипоз эндометрия, подслизистый миоматозный узел или прочую патологию); лечебной – после осмотра внутренней поверхности матки проводится оперативное вмешательство (иссечение полипов, резекция миоматозного узла, рассечение спаек или перегородки в матки); контрольной – проводится через определенное время (обычно через полгода) после проведения внутриматочных вмешательств с помощью гистероскопии.
Для удачного проведения операции необходимо расправить маточные стенки, матку растянуть и расширить. Для этого в полость матки вводятся среды. В зависимости от используемой среды гистероскопия делится на:
- жидкостную (вводится физ. раствор или 5% глюкоза); газовую (вводится углекислый газ).
Офисная гистероскопия
Офисная гистероскопия эндометрия является одним из вариантов диагностической гистероскопии и проводится амбулаторно. Данное название процедуры пришло из Европы, где гистероскопия с диагностической целью может быть выполнена не только гинекологом, а врачом общего профиля и проводится она амбулаторно, в медицинских кабинетах (по западному определению – в офисах).
Офисную гистероскопию называют простой гистероскопией, минигистероскопией, диагностической видеогистероскопией. Последний термин подразумевает демонстрацию пациентке во время проведения манипуляции картину внутренней поверхности матки. Преимущества минигистероскопии:
- малая травматичность процедуры (используется гистероскоп с наименьшим диаметром, без расширения цервикального канала); нет необходимости в общей анестезии, что снижает стоимость гистероскопии и риск возникновения анестезиологических осложнений; возможность амбулаторного проведения, не требует госпитализации и не влияет на трудоспособность; короткий период проведения процедуры (не больше получаса); хорошая переносимость манипуляции; возможно проведение биопсии эндометрия.
Решение о необходимости проведения гистероскопии принимается врачом на основании следующих показаний:
- различные сбои в менструальном цикле у девочек, женщин детородного и пременопаузального возраста; кровотечения и кровяные выделения в постменопаузе; подозрение и для подтверждения:
- подслизистого миоматозного узла; аденомиоза; рака эндометрия; пороков развития матки; внутриматочных синехий; перфорации матки; остатков плодного яйца и оболочек; рак шейки матки; полипоз и гиперплазия эндометрия; инородного тела в маточной полости;
уточнение локализации внутриматочной спирали или ее частей; бесплодие; как подготовительный этап перед ЭКО; невынашивание; оценить эффект и проконтролировать результат гормонального лечения; осложненный послеродовый период.
Как становится понятным, гистероскопия является наиболее результативным и эффективным методом диагностики и лечения гинекологической патологии, поэтому отказываться от процедуры нецелесообразно.
Противопоказания
Как любая другая внутриматочная процедура, гистероскопия не проводится в следующих ситуациях:
- острые инфекционные заболевания (простудные, ангина, тромбофлебит или пиелонефрит и прочие); обострение хронических заболеваний; острое воспаление половых органов (кольпиты, эндометриты, аднекситы); маточная беременность (желанная); внематочная беременность или подозрение на нее; распространенный рак шейки; экстрагенитальные заболевания в стадии декомпенсации (сердечно-сосудистая патология, заболевания печени, почек); профузное кровотечение из матки; атрезия цервикального канала.
Восстановительный период
Восстановительный период после перенесенной манипуляции условно разделяют на 2 этапа. Первый этап заключается в первичном восстановлении и нормализации строения и функционирования поврежденных тканей матки (слизистой оболочки и мышечного слоя). На первом этапе полностью заживают микроповреждения и хирургические разрезы, а также восстанавливается и регенерируется цервикальный канал. Данный этап продолжается около 2 – 3 недель и заканчивается полной регенерацией операционных повреждений и образованием безрубцовой ткани.
Второй этап восстановления направлен на формирование новой, вновь образовавшейся ткани, то есть нового эндометрия после гистероскопии. Новая слизистая матки должна обладать нормальной структурой и все присущие ей функциональные свойства (разрастание и отторжение эндометрия согласно фазам менструального цикла). Второй этап восстановления требует большего времени и длится до 6 месяцев.
Выделения после процедуры
Кровь и умеренные кровянистые выделения будут иметь место в первые 2 – 3 дня после манипуляции. Это объясняется травматическим повреждением слизистой матки инструментами. В дальнейшем выделения становятся сукровичными или желтыми, которые могут продолжаться до двух недель. Продолжительность сукровичных выделений обусловлена расширением маточной полости жидкостью во время гистероскопии, жидкость проникает в сосуды, повреждая их стенки, что и приводит к выделению «сукровицы». Но в случае появления обильных кровяных выделений и сгустков крови необходимо сразу обратиться к врачу.
Менструации после гистероскопии
Когда приходят месячные после гистероскопии? Все зависит от того, с какой целью проводилась процедура. В случае диагностической, особенно офисной гистероскопии, менструации наступают согласно графику привычного цикла, но возможны небольшие задержки (2 – 3 дня). Это объясняется тем, что при диагностической процедуре практически не травмируется эндометрий, поэтому длительного времени для его восстановления не требуется. Но в случае лечебной гистероскопии, особенно после завершения процедуры выскабливанием полости матки, возможна и более длительная задержка менструаций. В данной ситуации первым днем менструального цикла следует считать день операции и ожидать месячных примерно через месяц. Важно проследить за характером первой менструации после процедуры. При изменении цвета и консистенции, а также увеличения количества кровяных выделений следует проконсультироваться с гинекологом.
Боль после процедуры
Боль после гистероскопии считается абсолютно нормальным явлением, если она незначительна или умеренна, локализуется в нижней части живота либо в пояснице/крестце и продолжается пару дней. Болезненные ощущения объясняются, во-первых, растяжением полости матки во время процедуры газом или жидкостью, а во-вторых, травматизацией тканей шейки и матки инструментами. Женщины с низким болевым порогом жалуются на выраженную боль, в таких случаях врач может порекомендовать прием НПВС с хорошим обезболивающим эффектом (кеторол, индометацин, найз). Но если живот болит нестерпимо, характер болей схваткообразный, кинжальный или стреляющий, значительно повышается температура и нарастают симптомы интоксикации, боли отдают в промежность или ногу, то необходимо немедленно обратиться за медицинской помощью, чтобы исключить возможные осложнения.
Общие рекомендации
В раннем восстановительном периоде необходимо четко следовать всем рекомендациям гинеколога:
- отказаться от половой жизни примерно на 3 – 4 недели (в идеале, до первых месячных); запрещается принимать ванну, посещать баню и сауну, а также купаться в бассейне или открытых водоемах как минимум, 3 недели; соблюдать личную гигиену (прием душа ежедневно, подмываться дважды в день с использованием моющих средств с рН-нейтральной реакцией (интимные гели, детское мыло); как правило, врач назначает с противовоспалительной целью лечение после гистероскопии (профилактически) антибиотиками (ципрофлоксацин) и метронидазолом курсом на 5 – 7 дней; ежедневный контроль температуры тела (утром и перед сном); отказаться от приема аспирина, как обезболивающего средства (препарат разжижает кровь, что усилит кровянистые выделения и может спровоцировать кровотечение); отложить интенсивные физические нагрузки, тяжелый физический труд и подъем тяжестей более 3 кг на 1 – 1,5 месяца (оздоровительные спортивные упражнения разрешаются через 2 – 3 недели); отказ от тампонов на период кровянистых выделений, лучше применять прокладки; запрет на интравагинальное введение таблеток, свечей, гелей и кремов, а также на спринцевания; после гистероскопии нельзя пользоваться спермицидами в течение месяца; придерживаться рационального питания, чтобы не спровоцировать запор (отказ от острых, соленых, маринованных продуктов, жареной и жирной пищи). своевременно опорожнять мочевой пузырь.
Беременность после гистероскопии
Большинство женщин, которые проходят через процедуру гистероскопии, озабочены вопросом, когда наступит беременность после нее. Если процедура была выполнена с диагностической целью, а в полости матки не производились какие-либо оперативные вмешательства, например, иссечение полипа, то зачатие возможно уже в следующем цикле. Это объясняется быстрым восстановлением слизистой матки и гормонального фона. Но врачи предупреждают пациентку, что торопиться не следует, а когда можно беременеть, зависит от многих других факторов:
- характера менструального цикла (регулярный или нет); наличия других гинекологических заболеваний (воспаление придатков, фоновые процессы шейки, наружный эндометриоз и прочие); наличия экстрагенитальной патологии (необходимо скорректировать состояние и пройти лечение); подготовка к беременности (здоровый образ жизни, прием фолиевой кислоты, умеренные физические нагрузки как минимум 3 месяца); обследование на половые инфекции и лечение обоих партнеров при их обнаружении (хламидиоз, цитомегаловирус, вирус папилломы человека и прочие).
При благоприятных условиях разрешается планировать беременность не ранее, чем через 3 месяца после процедуры.
ЭКО после гистероскопии
Когда пациентка готовится к ЭКО, она должна пройти достаточно сложное обследование, в протокол которого входит и гистероскопия. Но не во всех клиниках по ЭКО данная процедура является обязательной. ЭКО после гистероскопии может закончиться неудачно (выкидышем) в случае невыявленной и непролеченной внутриматочной патологии, поэтому большинство репродуктологов считают обязательным прохождением процедуры. Что может выявить и удалить (при необходимости) врач на гистероскопии перед ЭКО:
- иссечь полипы; удалить гиперплазированный эндометрий; рассечь внутриматочные спайки; иссечь внутриматочную перегородку; удалить очаги эндометриоза; скорректировать форму матки в случае ее аномального развития; удалить подслизистый миоматозный узел; проверить проходимость труб (введение катетера в трубы).
После операционной гистероскопии планировать беременность разрешается не ранее, чем через полгода. В случае успешного оплодотворения и имплантации яйцеклетки женщину ставят на диспансерный учет с момента установления беременности и тщательно наблюдают. Течение беременности зависит не только от проведенного внутриматочного оперативного вмешательства, но и от других факторов:
- гормональный фон до беременности; возраст; количество родов и абортов; состояние шейки матки (ИЦН); экстрагенитальная патология.
Стоимость гистероскопии
Стоимость гистероскопии зависит от того, с какой целью она проводится. Диагностическая или офисная гистероскопия, соответственно, дешевле так как ее проведение не включает оперативное вмешательство. Цены на операционную гистероскопию разнятся соответственно уровню сложности операции, квалификации и опыта врача и качества оборудования. Увеличивает стоимость процедуры и необходимость (в некоторых случаях) пребывания в стационаре. Но, безусловно, цена услуги зависит от региона и уровня клиники.
Например, в Москве диагностическая гистероскопия обойдется 15000 – 35000 рублей, а цена на операционную доходит до 60000 – 65000 рублей. В провинции цена офисной гистероскопии колеблется в пределах 2500 – 9000 рублей, а процедура с оперативным лечением внутриматочной патологии стоит от 3500 до 25000 рублей. Средняя цена на пребывание в стационаре составляет 1500 – 4000 рублей.
Возможные осложнения
Гистероскопия, как любая инвазивная процедура, чревата развитием осложнений.
Ранние осложнения
Из ранних послеоперационных осложнений следует отметить:
- воспаление матки и брюшины малого таза (эндометрит, пельвиоперитонит) – составляет 90% всех осложнений; внутрисосудистый гемолиз, обусловленный длительностью операции и использованием дистиллированной воды или безэлектролитных сред либо повышением внутриматочного давления; кровотечения – не более 5% всех осложнений (наблюдаются после резекции миомы, резекции или аблации эндометрия).
Поздние осложнения
К поздним осложнениям относят:
- формирование пиометры у пациенток в постменопаузе (в случае грубого проведения манипуляции); формирование гидросальпинксов, особенно при хроническом аднексите; деформация маточной полости (после резекции эндометрия или удаления больших миоматозных узлов); обострение хронических воспалительных процессов; неполное удаление внутриматочных образований.
Вопрос – ответ
У меня обнаружили полип эндометрия через полгода после гистероскопии. С чем это связано и как его лечить?
Ответ: Рецидив полипа эндометрия, скорее всего, связан с неполным удалением образования во время предыдущей процедуры (осталась ножка). Лечение будет заключаться в повторном проведении гистероскопии, с иссечением полипа и коагуляцией его ложа (электрическим током или замораживанием) с возможным назначением гормональных препаратов.
Какая должна быть температура тела после гистероскопии?
Ответ: В идеале, температура тела утром и вечером не должна превышать отметку 37 градусов. Но пока есть кровянистые или сукровичные выделения (7 – 10 дней), вечерняя температура может незначительно повышаться (до 37,2 градусов). В случае более высокой температуры, а также ее повышения по утрам следует проконсультироваться с врачом, чтобы исключить воспалительный процесс внутренних половых органов.
Можно ли после гистероскопии принимать кровоостанавливающие препараты и какие?
Ответ: Как правило, кровянистые выделения после перенесенной процедуры незначительны и непродолжительны и не требуют приема гемостатиков. В качестве кровоостанавливающих препаратов можно принимать витамин С, глюконат кальция и викасол. При имеющейся анемии врач порекомендует прием препаратов железа.
Почему после гистероскопии назначаются гормональные таблетки или инъекции?
Ответ: Так как процедура в большинстве случаев проводится с целью удаления внутриматочных новообразований, возникших в результате гормонального дисбаланса (полипы, миома, гиперпластические процессы эндометрия), врач для нормализации гормонального фона рекомендует гормонотерапию. Как правило, назначаются оральные контрацептивы сроком на 3 – 6 месяцев.
Нужно ли наблюдаться у гинеколога после гистероскопии?
Ответ: Да, обязательно. Первое посещение врача после процедуры должно быть через 10 – 14 дней. Контрольное УЗИ проводится через 3, а затем через 6 месяцев. В случае благоприятных результатов обследования и отсутствия жалоб женщина в дальнейшем должна посещать гинеколога каждый год.
На какой день выписывают из стационара после гистероскопии?
Ответ: Если процедура запланирована как стационарная, то в среднем пациентку отпускают домой уже на следующий день. Но в некоторых случаях возможно покинуть стационар уже через несколько часов (удовлетворительное состояние, мажущие кровянистые выделения). Оставить женщину на несколько дней (2 – 3) в больнице могут после значительного оперативного вмешательства (удаление миоматозного узла или множественных полипов эндометрия) либо при возникновении осложнений.
Гистероскопия матки. Показания, противопоказания, методика. Как подготовится к гистероскопии и что делать после нее?
Часто задаваемые вопросы
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Анатомия матки
- Тело. В матке различают переднюю и заднюю поверхности. Часть тела, расположенная чуть выше прикрепления к матке маточных труб, называется дном матки. Шейка. Эта часть представляет собой продолжение тела матки. Верхняя часть шейки матки, примыкающая непосредственно к телу матки, называется надвлагалищной. Нижняя часть шейки матки называется влагалищной и расположена в просвете влагалища. Эту часть шейки матки можно осмотреть с помощью влагалищного зеркала. В толще шейки матки расположен цервикальный канал (канал шейки), который открывается в полость влагалища маточным отверстием. Слизистая оболочка, которая покрывает канал шейки, содержит многочисленные железы. При некоторых патологических состояниях выводные протоки этих желез могут быть заблокированы, что ведет к образованию кист, заполненных цервикальным секретом (наботовы кисты). Перешеек представляет собой место перехода тела матки в шейку. Его длина составляет около 1 см.
Во время беременности форма и размеры матки претерпевают значительные изменения. После родов наблюдается постепенное возвращение матки практически к ее исходному состоянию.
- Периметрий – это наружный слой стенки матки, который представляет собой серозную оболочку (выполняет защитную функцию). Серозная оболочка образуется висцеральной брюшиной и покрывает переднюю и заднюю поверхности матки. Периметрий перекидывается на мочевой пузырь, образуя пузырно-маточное углубление, и прямую кишку, образуя при этом прямокишечно-маточное углубление (дугласово пространство). Миометрий – это мышечная оболочка матки, которая состоит из трех слоев – поверхностный (наружный), средний (сосудистый) и внутренний (подсосудистый). Мышечные волокна переплетаются между собой в различных направлениях – продольное, косое и циркулярное (круговое). В теле матки мышечные волокна расположены преимущественно продольно, а в области шейки и перешейка – циркулярно. Эндометрий представляет собой слизистую оболочку матки, которая состоит из базального и функционального слоев. Базальный слой прилежит непосредственно к миометрию. Функциональный слой расположен более поверхностно и является более толстым. В функциональном слое происходят циклические изменения, связанные с менструальным циклом. Эти изменения заключаются в пролиферации (разрастании) эндометрия, отторжении функционального слоя и его регенерации (восстановлении) после менструации. В эндометрии расположены трубчатые железы.
Матка выполняет генеративную функцию, которая состоит в том, что в полости матки происходит развитие плода. Также она выполняет менструальную функцию, которая заключается в циклических изменениях функционального слоя эндометрия.
Показания к проведению гистероскопии матки
- контрольное исследование после хирургических вмешательств на матке, после гормональной терапии; бесплодие; кровотечение в период постменопаузы (период жизни после последней менструации); подозрение на аномалию развития матки; подозрение на наличие патологии эндометрия; подозрение на наличие поражения миометрия; нарушения менструального цикла; самопроизвольное прерывание беременности; подозрение на наличие инородных тел в полости матки; подозрение на перфорацию (прободение стенки) матки; послеродовые осложнения; диагностическое выскабливание эндометрия (рекомендуется проводить под контролем гистероскопии).
У гистероскопии могут быть и противопоказания, учитывать которые необходимо, для того чтобы предотвратить развитие осложнений после процедуры. Противопоказания к проведению данной манипуляции делятся на две группы – абсолютные и относительные.
- Системные инфекционные заболевания. Данное противопоказание является абсолютным, так как очень высок риск распространения инфекционного процесса. Гистероскопия может быть проведена только после устранения патологического процесса. Воспалительные заболевания половых органов. Исследование не проводится при острых воспалительных заболеваниях или обострении хронических заболеваний. В связи с этим предварительно проводится их лечение и снижение активности воспалительного процесса. Рак шейки матки представляет собой абсолютное противопоказание. Причиной служит высокий риск распространения опухолевого процесса на окружающие ткани. Это связано с тем, что при гистероскопии используются жидкие среды для расширения полости матки, что, с одной стороны, способствует лучшей визуализации стенок матки, а с другой стороны – распространению опухолевых клеток в полости матки или через маточные трубы в брюшную полость. Маточное кровотечение. При маточном кровотечении диагностическая ценность процедуры может быть низкой в связи с низкой информативностью при обильных кровотечениях. В этом случае рекомендуется проведение гистероскопии таким образом, чтобы была возможность поступления и оттока жидкости по разным каналам, а также обеспечивалось постоянное промывание матки и удаление сгустков крови. Менструация. Это относительное противопоказание, так как во время менструации информативность гистероскопии очень низкая из-за недостаточного обзора стенок матки. В связи с этим данный метод проводится обычно на 5 – 7 день менструального цикла. Тяжелое состояние пациента. Тяжелое состояние пациента при соматических заболеваниях является противопоказанием до тех пор, пока не будет достигнута компенсация (восстановление) состояния пациента. Стеноз (сужение) шейки матки. Данное состояние сопряжено с высоким риском поражения тканей канала шейки матки. Нарушение свертываемости крови. Такое состояние сопровождается высоким риском развития обширных кровопотерь при операции и послеоперационных кровотечений.
В случае, когда проведение гистероскопии жизненно необходимо, она проводится, несмотря на наличие определенных противопоказаний, так как в приоритете находится жизнь пациента.
Методика проведения гистероскопии
- телескоп; металлический корпус; кран для поступления газа или жидкости; кран для выведения газа или жидкости; канал для введения инструментов.
Гистероскоп, в зависимости от цели манипуляции, может быть диагностическим и операционным. Их отличают по размерам металлического корпуса, в который помещается телескоп. Корпус диагностического гистероскопа значительно меньше.
На какой день менструального цикла проводится гистероскопия матки?
Наркоз при гистероскопии матки
Техника выполнения гистероскопии
- газовая гистероскопия; жидкостная гистероскопия.
Газовая гистероскопия
В качестве среды для расширения полости матки при газовой гистероскопии используют углекислый газ. Газ подается в полость матки с помощью специального устройства – гистерофлятора. Использование других приборов для подачи газа не допускается, так как это может привести к неконтролируемой подаче газа и серьезным осложнениям. При проведении газовой гистероскопии необходимо строго контролировать скорость подачи газа и давление в полости матки. При нормальной скорости отрицательных последствий расширения полости не может быть. Если скорость подачи углекислого газа является чрезмерной, то может возникнуть нарушение сердечной деятельности, газовая эмболия и смерть.
Для расширения полости матки при жидкостной гистероскопии могут быть использованы высокомолекулярные и низкомолекулярные жидкие среды (растворы). Высокомолекулярные среды (декстран) практически не используются, так как они обладают повышенной вязкостью, медленным всасыванием из брюшной полости, высокой стоимостью и сопровождаются повышенным риском развития анафилактической реакции. Наиболее часто используются низкомолекулярные растворы. В качестве низкомолекулярных растворов используются физиологический раствор, дистиллированная вода, раствор Рингера, раствор глюкозы, раствор глицина.
Как подготовиться к гистероскопии матки?
Какие анализы нужно сдать перед гистероскопией матки?
- клинический (общий) анализ крови; коагулограмма (оценка состояния свертывающей системы крови); биохимический анализ крови; уровень сахара в крови (гликемия); общий анализ мочи; рентгенологическое исследование органов грудной клетки; УЗИ (ультразвуковое исследование) брюшной полости; трансвагинальное УЗИ (когда датчик вводится во влагалище) или трансабдоминальное (когда датчик проводят по брюшной стенке) УЗИ малого таза; ЭКГ (электрокардиограмма); исследование мазков из влагалища на степень чистоты (при 3 и 4 степени чистоты вмешательство проводится только после санации влагалища); бимануальное исследование (исследование состояния матки, которое проводится двумя руками, причем одна рука расположена во влагалище, а вторая – на передней брюшной стенке).
Вышеуказанные исследования назначаются с целью обнаружения или исключения генитальных и экстрагенитальных (возникающих вне области половых органов) патологий, при которых гистероскопия противопоказана. При их обнаружении необходимо провести лечение, которым занимаются врачи соответствующего профиля в зависимости от выявленного заболевания. Предоперационное исследование может быть проведено как в амбулаторных, так и в стационарных условиях. Пациент считается готовым к гистероскопии, когда результаты анализов не говорят о наличии противопоказаний к процедуре, а также когда обнаруженные заболевания вылечены или находятся в компенсированном состоянии.
Какие могут быть результаты гистероскопии?
- Пролиферативная фаза. Эндометрий светло-розового цвета, тонкий. Могут наблюдаться единичные участки с мелкими кровоизлияниями. Устья маточных труб доступны обзору. Примерно с девятого дня цикла эндометрий постепенно утолщается, образуя складки. В норме слизистая оболочка матки является утолщенной в области дна и задней стенки матки. Секреторная фаза. Эндометрий становится утолщенным и отечным, приобретая желтоватую окраску. Устья маточных труб могут не быть доступны обзору. За несколько дней до менструации эндометрий становится гиперемированным (ярко-красным), что можно спутать с патологическими изменениями эндометрия. Сосуды эндометрия в этой фазе являются более хрупкими, из-за чего их легко можно повредить и вызвать кровоточивость. Менструация. Во время менструации на гистероскопии выявляются обрывки слизистой оболочки. К второму – третьему дню менструации происходит практически полное отторжение эндометрия, обрывки могут местами еще наблюдаться. Постменопауза. Для постменопаузы характерен бледный, тонкий, атрофичный эндометрий. В данном случае это не является патологией, а связано с возрастными изменениями слизистой оболочки. В период постменопаузы складчатая структура слизистой оболочки исчезает, могут наблюдаться синехии (спайки).
При развитии заболеваний матки гистероскопическая картина меняется. Обнаруживаются признаки, характерные для определенных патологий. Зачастую для подтверждения того или иного диагноза проводится гистологическое исследование биоптата (биологический материал, взятый при биопсии) слизистой оболочки матки.
- травмирование эндометрия; сгустки крови; варикозное расширение вен матки; разрыв сосудов эндометрия; аномалия развития матки; атрофия эндометрия с мелкоточечными и множественными кровоизлияниями (при сахарном диабете); участки кровоизлияний; разрастание эндометрия; наличие полипов; участки с дистрофическими изменениями (ткани с нарушенным питанием); участки некротизированной (нежизнеспособной) ткани; наличие инородных тел; невозможность идентификации устья маточных труб; наличие воспалительных изменений в слизистой оболочке.
Какие заболевания могут быть выявлены при помощи гистероскопии?
Гиперплазия эндометрия
Субмукозная миома матки
- размер; расположение; величина интрамурального компонента (часть узла, расположенная преимущественно в стенке матки); количество (единичные или множественные узлы); ширина основания (узел с широким основанием или на ножке).
Детальная характеристика узлов необходима для проведения дифференциальной диагностики и выбора правильной тактики лечения.
Эндометриоз
Полипы эндометрия
- Фиброзные полипы. Могут достигать 1,5 – 2 см в диаметре, как правило, имеют ножку. Представляют собой округлые образования беловатого цвета с гладкой поверхностью. По внешним признакам фиброзные полипы могут напоминать миоматозные узлы, что требует проведения тщательной дифференциальной диагностики с помощью гистологических методов. Железисто-фиброзные полипы. Такие полипы образованы из железистой и фиброзной соединительной ткани и достигают 5 – 6 см в диаметре. Железисто-кистозные полипы. Представляют собой образования бледно-розового цвета с гладкой поверхностью. Могут достигать 5 – 6 см в диаметре. Аденоматозные полипы. Размеры аденоматозных полипов варьируют от 0,5 до 1,5 см. Такие полипы чаще всего локализуются в области дна матки и устьев маточных труб. Поверхность аденоматозных полипов является неровной, они чаще всего серого цвета. Наличие аденоматозных полипов сопровождается с высоким риском перерождения в злокачественное образование.
Характерным для эндометриальных полипов является то, что при изменении скорости подачи жидкости в полость матки, происходят характерные изменения (вытягивание полипов, увеличение их диаметра, полипы начинают совершать колебательные движения).
Полипы канала шейки матки
Рак эндометрия
- 1 стадия. Характерно отсутствие изменения рельефа и плотности стенок матки, обнаруживаются кровоточащие участки темно-синего или багрового цвета. 2 стадия. Отмечается неровность рельефа стенок матки, низкая растяжимость полости матки. 3 стадия. Характерно выбухание слизистой оболочки матки в некоторых участках, уплотнение стенок матки. Для данной стадии характерным является скрип стенок матки в связи с их чрезмерным уплотнением.
Измененный рельеф стенок матки в области внутреннего зева и кровоточащие эндометриоидные ходы являются признаками пришеечного аденомиоза.
Эндометрит
- гиперемия (покраснение) стенок матки; симптом «земляничного поля» (белесоватые протоки желез на фоне ярко-красной слизистой оболочки); кровоточивость при малейшем прикосновении; дряблость стенок матки; неравномерное утолщение слизистой оболочки матки; точечные кровоизлияния.
Внутриматочные синехии
- 1 стадия. Вовлечение в патологический процесс менее ¼ полости матки, отсутствие поражения дна матки и устья маточных труб. 2 стадия. Вовлечение в патологический процесс до ¾ полости матки, частичное перекрытие устья маточных труб и дна матки. 3 стадия. Вовлечение в патологический процесс более ¾ матки.
При образовании большого количества синехий может произойти частичное или полное заращение полости матки.
По материалам:
Http://www. probirka. org/laparoskopiya/5385-hysteroskopia-chego-sleduet-ojidat-posle-protcedyry. html
Http://diagnostinfo. ru/skopiya/hysteroscopy/posle-gisteroskopii-bolit-zivot. html
Http://zdravotvet. ru/chto-byvaet-posle-gisteroskopii-bol-mesyachnye-chto-mozhno-i-chto-nelzya-oslozhneniya/
Http://www. polismed. com/articles-gisteroskopija-matki-pokazanija-protivopokazanija-metodika. html



