Содержание:
Альвеолярный протеиноз легких фото

Альвеолярный протеиноз u2013 заболевание легких, вызванное избыточным выделением жидкости, выстилающей внутренние поверхности альвеол (

Альвеолярный протеиноз легких
Редкие интерстициальные заболевания легких: легочный альвеолярный п
.jpg)
Тема альвеолярной инфильтрации в литературе освещена плоховато, мы все, конечно, знаем про грибковые пневмонии, COP, саркоидоз, отек лёгких и т. д., .


Идиопатический легочный фиброз u2013 заболевание легких неизвестного происхождения (идиопатический), которое характеризуется аномальным формированием фиброзной.

Тотальный ателектаз правого лёгкого (вид спереди)
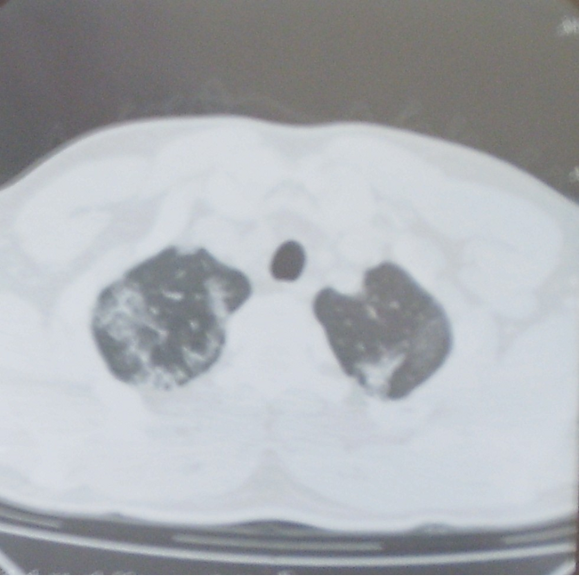
Рисунок 2а. Компьютерная томограмма органов грудной клетки: изменения легочного рисунка по типу «матового стекла». Множественные плевральные сращения
.jpg)

Рис. 11. Обзорная рентгенограмма грудной клетки больного гистиоцитозом X: резко выраженная двусторонняя диффузная крупноячеистая деформация легочного.

Интерстициальные заболевания лёгких — Wikiwand

. отношение патологических изменений к ее составным, зачастую являясь ключом к разгадке. Но предлагаю по рентгенограммах выделить рентгенологические.

Редкие интерстициальные заболевания легких: легочный альвеолярный п

Обзорная рентгенограмма грудной клетки в прямой проекции при центральном раке нижней доли правого легкого: видна крупная тень опухоли с неправильными.

Томограмма правого легкого в боковой проекции при центральном раке нижней доли

Обзорная рентгенограмма грудной клетки больного с абсцессом нижней доли левого легкого: в левом легком определяется овальная полость с уровнем жидкости.

Томограмма правого легкого в прямой проекции при периферическом раке верхней доли правого легкого: 1 u2014 опухоль в виде округлой тени с бугристыми контурами; .
Альвеолярный протеиноз
Альвеолярный протеиноз легких встречается преимущественно у лиц среднего возраста, чаще у мужчин. В патогенезе определенную роль играет гиперпродукция сурфактанта, не обладающего поверхностно-активными свойствами, дефект альвеолярного клиренса.
В патоморфологической картине выявляются следующие изменения: наличие макроскопических серовато-белых плотных бугорков в виде зерен на поверхности легких; в альвеолах — скопление альвеолярных макрофагов с гранулами липидов в цитоплазме; в интерстициальной ткани — наличие гигантоклеточных гранулем вокруг двоякопреломляющих игловидных кристаллов.
По течению выделяют Острый и хронический альвеолярный протеиноз легких. В клинической картине постоянный и часто единственный симптом — медленно прогрессирующая одышка. Кашель обычно малопродуктивный с выделением сначала слизистой, а затем гнойной мокроты, количество которой увеличивается при присоединении бактериальной инфекции. Кровохарканье беспокоит редко. Больные могут предъявлять жалобы на боли в грудной клетке, повышение температуры тела до субфебрильных цифр, утомляемость, потливость, снижение веса.
При длительном анамнезе обращают на себя внимание цианоз, пальцы в виде «барабанных палочек». Аускультативные феномены малоспецифичны — «нежная» крепитация на фоне ослабленного дыхания. У некоторых пациентов имеется гиперхолестеринемия и гиперкальциемия.
В медицинской литературе развитие альвеолярного протеиноза легких подразделяется на три стадии.
— Так, первая стадия не имеет выраженных клинических и функциональных признаков, заболевание выявляется случайно при рентгенологическом исследовании. Определяются деформация и избыточность легочного рисунка за счет неполного заполнения альвеол жидкостью, мелкоочаговая несимметричная диссеминация без тенденции к слиянию.
— Во второй стадии появляются указанные выше клинические симптомы, развивается дыхательная недостаточность I стадии, рентгенологические изменения нарастают, становятся более асимметричными и неравномерными. Главные изменения отмечаются в паренхиме: большое количество сливающихся очагов, которые вызывают понижение прозрачности легочной ткани по типу «матового стекла», напоминающих географическую карту. Периферические отделы при этом компенсаторно вздуты.
— В третьей стадии клинические симптомы нарастают, развивается дыхательная недостаточность II стадии, присоединяется вторичная инфекция в виде бронхита.
Рентгенологическая картина представляет собой двустороннее поражение в виде мелкоочаговых плотных сливающихся и рассеянных теней, преимущественно в базальной и прикорневой зонах. Морфологически при этой стадии выявляется сочетание дистрофических (накопление липопротеиновых масс), фиброзных и воспалительных процессов. Несмотря на развитие фиброза, уменьшения объема легких не происходит, признаки хронического легочного сердца развиваются лишь у части больных и сравнительно поздно.
Функция внешнего дыхания нарушена по рестриктивному типу, при физической нагрузке определяется гипоксемия, в терминальной стадии формируется легочное сердце. Основными методами выявления альвеолярного протеиноза являются рентгенологическое исследование и компьютерная томография высокого разрешения.
Диагноз устанавливается на основании гистологического исследования. Наиболее информативный метод биопсии легочной ткани при этом заболевании — открытая биопсия легких.
Дифференциальную диагностику альвеолярного протеиноза легких следует проводить, прежде всего, со вторичным протеинозом (являющимся осложнением других, чаще всего гематологических заболеваний), саркоидозом II-III стадии, диссеминированным туберкулезом легких, идиопатическим фиброзирующим альвеолитом.
Весьма эффективным Методом лечения Альвеолярного Протеиноза является бронхоальвеолярный лаваж с гепарином, трипсином, стрептазой, ацетилцистеином, изотоническим раствором. Применение бронхоальвеолярного лаважа значительно улучшило прогноз данного заболевания. Определенный эффект может быть достигнут при аэрозольном способе доставки указанных препаратов в легкие, но достаточного очищения и восстановления легочной ткани при этом не происходит. Антибактериальная терапия показана при присоединении вторичной инфекции.
АЛЬВЕОЛЯРНЫЙ ПРОТЕИНОЗ ЛЕГКИХ
Альвеолярный протеиноз легких — заболевание неизвестной этиологии, характеризующееся накоплением в альвеолах белково-липидного вещества и умеренно прогрессирующей одышкой.
Заболевание впервые описано в 1958 г.
Этиология, патогенез, патоморфология
Этиология и патогенез заболевания окончательно не установлены. Высказываются следующие предположения об этиологии: вирусная инфекция, генетические нарушения обмена, профессиональные вредности (производство пластмасс и др.).
Под влиянием неизвестных этиологических факторов в альвеолах появляется воспалительный экссудат, что приводит к активации альвеолярных макрофагов и лимфатической системы с целью удаления излишних количеств белка из альвеол. Одновременно альвеолоциты
II типа вырабатывают избыточное количество сурфактанта, не обладающего поверхностно-активными свойствами. Большие количества сурфактанта поглощаются альвеолярными макрофагами, что вызывает развитие в них дегенеративных изменений и приводит к снижению их функциональной активности. Вследствие указанных изменений в альвеолах накапливается еще большее количество белково-липидного вещества. В свою очередь это усиливает компенсаторную гиперфункцию альвеолоцитов II типа и приводит к еще большей продукции сурфактанта и усугубляет нарушение функции альвеолярных макрофагов. Создается своеобразный порочный круг. Таким образом, не исключено, что в развитии альвеолярного протеиноза важнейшую роль играет недостаточность функции альвеолярных макрофагов.
Патоморфологическая картина альвеолярного протеиноза характеризуется следующими особенностями:
• преимущественное поражение базальных и задних отделов легких; поражение передних сегментов наблюдается редко; плевра и средостение интактны;
• наличие на поверхности легких серовато-беловатых бугорков в виде зерен;
• наличие в альвеолах и бронхиолах больших количеств белковолипидного вещества;
• гиперплазия и гипертрофия альвеолоцитов II типа.
Ведущими симптомами заболевания являются постепенно нарастающая одышка и кашель. Одышка вначале беспокоит преимущественно при физической нагрузке, а затем и в покое. Кашель непродуктивный или сопровождается отхождением небольшого количества мокроты желтоватого цвета, очень редко отмечается кровохарканье. Больные жалуются также на потливость, похудание, общую слабость, снижение работоспособности, боли в грудной клетке (редкий симптом). Нередко повышается температура тела (обычно до 38°С), чаще всего это обусловлено присоединением небактериальной суперинфекции (например, ЫосапИа, АзрегдШиз, Сгур1ососсиз). При отсутствии вторичной инфекции упорная лихорадка не характерна.
При осмотре больных обращает на себя внимание одышка преимущественно инспираторного типа. По мере прогрессирования заболевания и усиления дыхательной недостаточности появляется цианоз, симптом «барабанных палочек» и «часовых стекол» (пальцы Гиппократа).
При физикальном исследовании легких определяется укорочение перкуторного звука преимущественно над нижними отделами легких. Аускультация выявляет ослабление везикулярного дыхания, нежную крепитацию над пораженными участками легких, реже — мелкопузырчатые хрипы.
При исследовании сердечно-сосудистой системы определяется тахикардия, приглушенность тонов сердца. При длительных сроках существования заболевания развивается хроническое легочное сердце. Исследование органов брюшной полости существенных изменений не выявляет.
1. ОАК. Существенных изменений не выявляется. Возможно умеренное снижение количества гемоглобина и эритроцитов, увеличение СОЭ. При присоединении суперинфекции нижних дыхательных путей появляется лейкоцитоз.
2. ОАМ. Как правило, патологических изменений нет.
3. БАК. Возможно незначительное снижение уровня альбумина, повышение содержания у-глобулинов, увеличение уровня общей лактатдегидрогеназы (характерный признак).
4. ИАК. Содержание В — и Т-лимфоцитов и иммуноглобулинов, как правило, нормальное. Циркулирующие иммунные комплексы не выявляются.
5. Определение газового состава крови.
6. Исследование лаважной жидкости бронхов. Характерным признаком является увеличение содержания белка в лаважной жидкости в 10-50 раз по сравнению с нормой. Большое диагностическое значение имеет положительная реакция промывной жидкости бронхов с иммунопероксидазой. У больных вторичным протеинозом легких эта реакция отрицательная. Важным диагностическим признаком является также очень низкое содержание альвеолярных макрофагов, в которых определяются эозинофильные зернистые включения. В осадке лаважной жидкости «эозинофильные зерна» располагаются свободно, вне связи с клетками.
7 Анализ мокроты. В мокроте определяется большое количество ШИК-положительных веществ (см. далее).
1. Рентгенологическое исследование легких. Рентгенологическими признаками альвеолярного протеиноза являются:
• двусторонние мелкоочаговые затемнения, располагающиеся преимущественно в нижних и средних отделах и имеющие тенденцию к слиянию;
• симметричные или асимметричные затемнения в области корней легких (картина инфильтрации в виде «бабочки», сходная с картиной при отеке легких);
• интерстициальные фиброзные изменения (могут обнаруживаться на заключительных стадиях заболевания);
• отсутствие изменений со стороны внутригрудных лимфатических узлов, плевры, сердца.
2. Исследование вентиляционной функции легких. Характерно развитие дыхательной недостаточности рестриктивного типа, что проявляется прогрессирующим снижением ЖЕЛ. Признаки бронхиальной обструкции, как правило, не выявляются.
3. ЭКГ. Возможно снижение амплитуды зубца Т преимущественно в левых грудных отведениях, как отражение миокардиодис — трофии, развивающейся вследствие артериальной гипоксемии.
4. Исследование биоптатов легочной ткани. Биопсия легочной ткани (чрезбронхиальная, открытая, торакоскопическая) производится с целью верификации диагноза. В альвеолах определяется белково-липидный экссудат с помощью гистохимической ШИК-реакции (РА8-реакция). Эта методика выявляет гликоген, гликолипиды, нейтральные мукопротеиды, гликопротеиды, сиаломукопротеиды. При окраске реактивом
Шиффа белково-липидные вещества дают пурпурную или лилово-красную окраску. Ставится также реакция с иммуно — пероксидазой: она положительна при первичном альвеолярном протеинозе и отрицательна при вторичных формах заболевания.
При электронно-микроскопическом исследовании биоптата легочной ткани в альвеолах и альвеолярных макрофагах обнаруживается сурфактант в виде пластинок.
При дифференциальной диагностике первичного и вторичного альвеолярного протеиноза (при лейкозах, пневмоцистной инфекции) следует учитывать характер расположения ШИК-положитель — ных веществ. При первичном альвеолярном протеинозе ШИК-поло — жительные вещества окрашиваются в альвеолах равномерно, при вторичном — очагово (гранулярно).
Прогноз альвеолярного протеиноза считается относительно благоприятным. Заболевание протекает длительно, характерно медленно прогрессирующее течение. Спонтанное выздоровление возможно у 25% больных. У остальных больных может наступить значительное улучшение при использовании в качестве основного метода лечения бронхиальнолегочного лаважа. При неблагоприятном течении может наступить смерть от тяжелой дыхательной недостаточности или декомпенсированного легочного сердца.
1. ОА крови, мочи.
2 Анализ мокроты на содержание ШИК-положительных веществ.
3. БАК: определение содержания в крови общего белка, белковых фракций, общей ЛДГ.
4. Рентгенография легких в трех проекциях.
7. Исследование промывных вод бронхов (определение содержания белка, количества альвеолярных макрофагов, постановка ШИК-реакции, а также реакции с иммунопероксидазой)
8. Исследование биоптатов легочной ткани (выявление белковолипидного экссудата в альвеолах, постановка реакции с иммунопероксидазой и ШИК-реакции).





