Содержание:
Пороки развития легких: агенезия, аплазия
К наиболее редким порокам развития дыхательной системы относится агенезия легкого (врожденное отсутствие). С эмбриологической точки зрения агенезия объясняется отсутствием первичной бронхиальной почки. При этом пороке развития отсутствуют все структурные единицы легкого: бронхи, сосуды, паренхима.
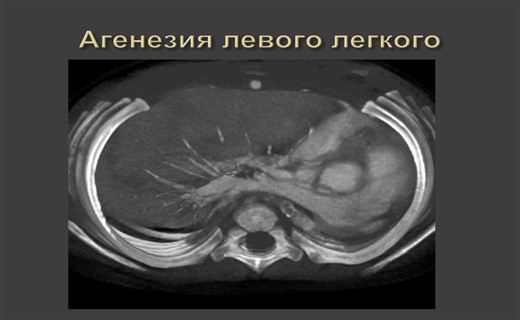
Агенезия легкого — причины заболевания
Впервые об агенезии легкого, выявленной при аутопсии, сообщил Morgagni еще в 1762 году. В России первые публикации такого рода принадлежат М. А. Лукину (1865) и М. А. Тихомирову (1894). Агенезия легкого, подтвержденная с помощью бронхографии и бронхоскопии, впервые описана Boenniger (1928). Односторонняя агенезия легкого совместима с жизнью, но часто сочетается с тяжелыми врожденными пороками других органов — сердца, сосудов, пищевода, скелета.
Дети с двусторонней агенезией нежизнеспособны и погибают сразу после рождения. При односторонней агенезии и отсутствии воспалительного процесса в единственном легком клинические проявления скудные. Явных признаков дыхательной недостаточности не отмечается. При осмотре выявляется асимметрия грудной клетки с уплощением и отставанием при дыхании на стороне поражения. Органы средостения смещаются в сторону порочно развитого легкого. Сердце при этом состоянии обычно повернуто вокруг вертикальной оси. Здоровое легкое расширяется, проникает на другую половину грудной клетки и образует так называемую медиастинальную грыжу. Над медиастинальной грыжей в верхних и медиальных отделах грудной клетки на стороне порочно развитого легкого прослушиваются дыхательные шумы.
При рентгенографии отмечаются следующие признаки:
- интенсивное затемнение легочного поля на стороне агенезии, тень купола диафрагмы не контурируется, резкое смещение тени средостения, декстрокардия при агенезии справа и ротация сердца при агенезии слева, обнажение и кифосколиоз позвоночника, расширение единственного легкого и медиастинальная грыжа на стороне поражения, расширение корня легкого и усиление легочного рисунка единственного легкого за счет полнокровия.
При трахеобронхоскопии определяются девиация трахеи, отсутствие карины и мембранозной части в нижних отделах трахеи с замкнутыми хрящевыми кольцами. Трахея непосредственно переходит в главный бронх единственного легкого. При ангиопульмонографии отмечаются смещение тени сердца, легочного ствола и отсутствие легочной артерии на стороне поражения.
Дифференциальная диагностика проводится с ателектазом легкого, аплазией или гипоплазией, инородным телом главного бронха.
При воспалительном процессе в единственном легком — показана массивная антибактериальная терапия. В остальных случаях — симптоматическое лечение. Хирургическое лечение не проводится.
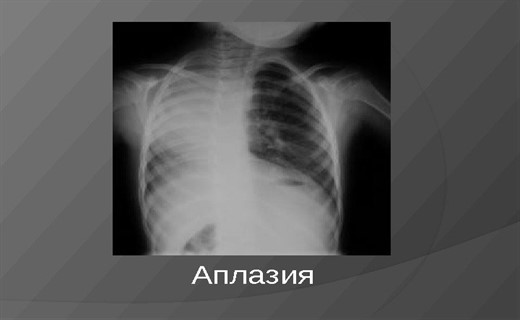
Аплазия легкого у детей
От агенезии, аплазия легкого отличается наличием рудиментарного бронха, заканчивающегося слепо или имеющего рудименты долевых бронхов, а иногда соответствующей артерии. Порок развития встречается крайне редко.
Клинические симптомы практически не отличаются от агенезии легкого. Иногда при наличии воспалительного процесса в слепо заканчивающемся бронхе наблюдается кашель со скудной слизисто-гнойной мокротой. Возможна аплазия одной или двух долей. Чаще встречается отсутствие верхней и средней долей справа.
Рентгенологически отмечается смещение средостения в сторону поражения. При агенезии или аплазии легких выявляется гомогенное затемнение с пораженной стороны с отсутствием нормально аэрированного легкого. Часто отмечается диафрагмальная грыжа с противоположной стороны, лучше всего визуализируемая на боковом снимке, где легкое определяется в переднем средостении. При бронхоскопии выявляется культя соответствующего бронха. В диагностике аплазии решающее значение имеет бронхо — и ангиопульмонография. При бронхографическом исследовании обнаруживают уменьшение числа генераций бронхов и их деформацию. Хирургическое лечение, при данном пороке не требуется.
Агенезия легкого
 Случаи смерти от порока лёгкого были описаны в XVII и XVIII веках. Впервые агенезия лёгкого была выявлена при аутопсии в 1762 году. В 1932 году были обнаружены случаи аплазии средней и верхних долей легкого. При проведении анатомического исследования оказалось, что присутствовали только нижние доли, а верхние и средние были рудиментированы. В других исследованиях, примерно в это же время, описывались случаи отсутствия нижней и средней долей лёгкого. В 1986 году была выявлена агенезия нижней доли в одном случае, а в другом агенезия верхней доли.
Случаи смерти от порока лёгкого были описаны в XVII и XVIII веках. Впервые агенезия лёгкого была выявлена при аутопсии в 1762 году. В 1932 году были обнаружены случаи аплазии средней и верхних долей легкого. При проведении анатомического исследования оказалось, что присутствовали только нижние доли, а верхние и средние были рудиментированы. В других исследованиях, примерно в это же время, описывались случаи отсутствия нижней и средней долей лёгкого. В 1986 году была выявлена агенезия нижней доли в одном случае, а в другом агенезия верхней доли.
Ранее описывались только единичные случаи пороков лёгкого, но с развитием пульмонологии и накоплением опыта в лечении заболеваний стало ясно, что это отнюдь не особые случаи, а пороки легких встречаются гораздо чаще.
Общая информация
По международной классификации болезней МКБ – 10 агенезия относится к классу XVII. Q00-Q99. Врожденные аномалии [пороки развития], деформации и хромосомные нарушения. При таком пороке развития лёгкого отсутствует как сам орган, так и главный бронх.
Агенезия лёгкого встречается в 1 случае из 144 случаев порока развития лёгкого, и является довольно редким заболеванием, при котором отсутствует как сам орган — лёгкое, так и соответствующий ему бронх. В таком случае единственный бронх становится продолжением трахеи.
Агенезия является результатом воздействия неблагоприятных факторов на плод во время внутриутробного развития. Аплазия лёгкого характеризуется слепо заканчивающимся главным бронхом, в то время как сама структура и его разветвления не развиваются. Оба этих порока в функциональном и морфологическом отношениях схожи между собой. Это сходство позволяет объединить два этих порока в один под термином «агенезия».
При двусторонней агенезии дети погибают практически сразу после рождения, а при односторонней ребёнок жизнеспособен, если нет каких-либо осложнений. Чаще всего встречается агенезия левого лёгкого, однако смертность намного выше при пороке правого. Это связано с тем, что при смещении вправо средостроения отмечаются расстройства дыхательной и сердечной систем, также в левом лёгком чаще всего возникает воспалительный процесс. Симптоматика данного заболевания довольно многообразна, к тому же возможно и бессимптомное течение.
Диагноз и симптомы
Данный диагноз устанавливается по рентгенологическому, ангиографическому и бронхоскопическому исследованиям. При рентгенологическом исследовании выявляется: затемнение одной половины грудной клетки, смещение внутренних органов в сторону порока и снижение объёма гемоторакса. Здоровоё лёгкое при этом имеет повышенную прозрачность, поэтому для уточнения диагноза необходимо провести ангиографию, а при её отсутствии в уточнении диагноза может помочь МРТ или компьютерная томография. От бронхоскопии лучше воздержаться в случае дыхательной недостаточности или воспалительных процессах.
Агенезия лёгкого может быть выявлена при профилактическом обследовании, но чаще всего заболевание проявляется уже в самом начале жизни. Данное заболевание проявляется в виде снижения выносливости при нагрузках, отдышка во время бега или быстрой ходьбы. Так же наблюдается кашель с небольшим количеством мокроты это связано с развитием хронического воспалительного процесса в лёгком. Такие люди имеют склонность к воспалительным заболеваниям: ларинготрахеит, бронхит с астматическим течением, острое вирусное заболевание. С недоразвитым органом дыхания люди нередко наблюдаются как больные туберкулёзом.
Дети с диагнозом агенезия лёгкого чаще всего отстают в физическом развитии от сверстников. У них ярко выражено деформирование грудной клетки: в месте заболевания грудная клетка уплощена и сужена. Так же наблюдается увеличение фаланг ногтей.
Лечение агенезии легкого
Порок развития лёгкого не поддаётся оперативному вмешательству.
Лечение данного заболевания терапевтическое, и оно направлено на уменьшение воспалительных процессов в трахее, бронхе и лёгком. Больным рекомендовано соблюдать щадливый режим и проводить профилактические мероприятия в холодные времена года.
Интенсивная терапия заключается в дополнительном обеспечении легких кислородом, что позволяет паренхиме лёгкого, расти и обеспечивать выживание ребёнка. Детям постарше назначаются антибиотики для борьбы с инфекциями в лёгких, плюсом ко всему необходима ежегодная вакцинация от гриппа.
Дальнейший прогноз полностью зависит от тяжести заболевания и аномалий его развития. К летальному исходу при пороке лёгкого может привести обычное инфекционное заболевание или осложнения: гипертензия в сочетании с врождённым пороком сердца.
Поэтому люди с врождённым пороком лёгких относятся к группе риска, а их возможности в жизни ограничены.
Клинический случай агенезии легкого у ребенка грудного возраста :: Одышка у грудного ребенка

Врожденные пороки развития легких — одна из наиболее сложных проблем современной пульмонологии. На сегодняшний день нет единой точки зрения на патогенез разнообразных аномалий и пороков развития, их распространенность, классификацию, информативность отдельных диагностических методов, показания к оперативному вмешательству [2]. Вместе с тем своевременная диагностика данной патологии обеспечивает успех терапевтических мероприятий.
По данным разных авторов, распространенность врожденных пороков развития (ВПР) трахеи, бронхов, легких и легочных сосудов колеблется в чрезвычайно широких пределах — от 2,5 до 40 % [1, 2]. Выделяют пороки, связанные с недоразвитием легкого, наличием избыточных формирований, необычным расположением анатомических структур [3, 4]. Данная многообразная патология у ребенка может возникать в результате воздействия различных неблагоприятных факторов на эмбрион и плод в разные сроки антенатального периода: начиная с 3–4-й нед. беременности, при закладке дыхательной трубки и до 6–8 мес. гестации, когда формируется альвеолярная ткань. Кроме того, пороки развития легких встречаются при различных генных и хромосомных аномалиях [8].
Для диагностики ВПР бронхолегочной системы наиболее информативными методами исследования являются трахеобронхоскопия, компьютерная томография, ангиопульмография [5, 14, 16].
Отсутствие одного из легких — наиболее редкая врожденная патология, встречающаяся в двух вариантах. В одном из них трахея, не образуя бифуркацию, переходит в бронх единственного легкого (агенезия). В другом случае бифуркация трахеи выражена, но главный бронх на стороне отсутствующего легкого оканчивается слепо (аплазия). Впервые данная аномалия описана De Pozze в 1673 г., когда он не обнаружил легкого у женщины при аутопсии. К середине прошлого столетия число представленных в литературе случаев аплазии и агенезии легких составляло около 200 [6, 7]. В последнее десятилетие ежегодно появляются описания нескольких случаев врожденного одностороннего отсутствия легкого. Установить истинную частоту этой патологии в популяции практически невозможно, из-за необходимости проведения специальных методов исследования, однако считается, что данные пороки диагностируются примерно у 1 из 10 000 пациентов при рентгенологическом исследовании [13]. Агенезия легких формируется на ранних этапах эмбриогенеза (примерно на 4-й неделе), когда останавливается формирование легких на уровне первичного зачатка бронхиальной почки и происходит нарушение развития легочных сосудов, нервных сплетений, а также париетальной плевры [3, 4]. Единственное легкое имеет большие размеры и практически полностью занимает оба гемиторакса, резко смещая органы средостения в противоположную сторону. При обзорной рентгенографии определяется сужение легочного поля, смещение органов средостения, интенсивное затемнение пораженной половины грудной клетки, вследствие чего тень сердца и купол диафрагмы не дифференцируются, смещение здорового легкого в противоположную сторону в области верхнего средостения (медиастинальная грыжа). По результатам томографии и бронхографии при агенезии устанавливается переход трахеи в единственный главный бронх на здоровом легком. При аплазии на томограмме и бронхограмме удается увидеть культю главного бронха.
Двустороннее отсутствие легких несовместимо с жизнью. У плодов чаще наблюдается отсутствие правого легкого, которое сопровождается пороками развития других органов: диафрагмальной грыжей, дефектами костной системы, пороками сердца и сосудов, урогенитального тракта, пищеварительной системы. Такие множественные дефекты развития у ребенка в большинстве случаев также являются несовместимыми с жизнью, поэтому в клинической практике преобладает левосторонняя агенезия и аплазия легких (примерно в 70 % случаев) [7–11, 15]. Согласно данным литературы, около 50 % пациентов с односторонней аплазией (агенезией) легкого умирают на первом году жизни [9, 12]. Однако описаны случаи, когда некоторые пациенты с такой патологией доживали до преклонного возраста и не предъявляли жалоб [15].
Приводим собственное наблюдение клинического случая. Ребенок П., 29.11.2009 года рождения, был госпитализирован в пульмонологическое отделение Луганской областной детской клинической больницы с диагностической целью в возрасте 5,5 месяца (история болезни № 5482/421).
При поступлении отмечались жалобы на периодически возникающее шумное дыхание, одышку при физической нагрузке. Из анамнеза заболевания известно, что данные жалобы у девочки наблюдались с месячного возраста. Физическое и нервно-психическое развитие ребенка не страдало. Респираторно-вирусными инфекциями не болела.
При сборе анамнеза жизни установлено, что ребенок молодых родителей, от I беременности, протекавшей на фоне обострения хронического холецистита во второй половине. На 7-й неделе гестации у матери отмечался подъем температуры до гектических цифр в течение 5 дней при отсутствии других жалоб, по поводу чего она получала лечение в условиях гинекологического отделения по месту жительства. Роды срочные, доношенным плодом с массой тела 2500 г, длиной тела 51 см, оценкой по шкале Апгар 8/8 баллов. На грудном вскармливании ребенок находился до 1 месяца, затем, в связи с гипогалактией матери, переведен на искусственное вскармливание высокоадаптированной смесью. Наследственный и аллергологический анамнезы не отягощены.
На момент поступления состояние ребенка оценено как среднетяжелое, периодически отмечалась одышка смешанного характера с участием вспомогательной мускулатуры в акте дыхания. Температура тела — 36,8 °С, частота дыхания — 56 в 1 мин, частота сердечных сокращений — 130 в 1 мин. При осмотре девочка активна, реакция адекватная. Ребенок удовлетворительного питания, масса тела — 7500 г, что соответствует медиане для данного возраста. Кожные покровы бледные, умеренно выражен цианоз носогубного треугольника, тургор тканей удовлетворительный. При осмотре грудной клетки выявлена незначительная ее асимметрия с уплощением справа. Перкуторно отмечалось притупление легочного звука с правой стороны, слева — коробочный оттенок. Границы относительной сердечной тупости смещены вправо. Аускультативно: дыхание справа проводилось только в проекции верхней доли, тоны сердца приглушены, аритмичные. Со стороны других органов клинических особенностей не было выявлено.
При лабораторном обследовании получены следующие данные. В анализе крови: эритроциты — 4,1 х 1012/л, гемоглобин — 122 г/л, лейкоциты — 5,5 х 109/л, эозинофилы — 5 %, палочкоядерные — 1 %, сегментоядерные — 25 %, лимфоциты — 64 %, моноциты — 5 %, СОЭ — 17 мм/ч. Общий анализ мочи без отклонений от нормы. В биохимических исследованиях патологических изменений не обнаружено.
При ЭКГ-исследовании выявлены признаки декстракардии, единичные наджелудочковые экстрасистолы, нарушение метаболических процессов в миокарде. Данные о пороке развития сердца и крупных сосудов при ЭхоКС отсутствовали. Ультразвуковое исследование органов брюшной полости и забрюшинного пространства грубых органических изменений не выявило.
На обзорной рентгенографии органов грудной клетки (рис. 1) в прямой и правой боковой проекциях обнаружено тотальное затемнение правой части гемиторакса, смещение органов средостения вправо, отсутствие паренхимы легкого в прикорневой зоне, вздутие левого легкого с участками снижения пневматизации. Заподозрен порок развития правого легкого.

Компьютерное исследование грудной клетки (рис. 2) подтвердило наличие у ребенка агенезии правого легкого. На серии аксиальных томограмм размеры правого гемиторакса уменьшены. Средостение смещено вправо и ротировано кзади. Правое легкое отсутствует, правый главный бронх не определяется. Левое легкое увеличено в объеме, пролабирует в правую половину грудной клетки, образуя переднюю медиастинальную грыжу.

Таким образом, у девочки был диагностирован порок развития бронхолегочной системы: агенезия правого легкого.
Ввиду отсутствия показаний для дальнейшего пребывания в специализированном отделении ребенок выписан под наблюдение пульмонолога и участкового педиатра по месту жительства с диагнозом: ВПР легких: агенезия правого легкого. ДН ІІ. Метаболическая кардиомиопатия с нарушением ритма, желудочковая экстрасистолия. Синдром укорочения интервала РQ. Декстрокардия, СН І.
Из катамнеза известно, что через 2 недели после выписки из стационара у ребенка появились признаки острой респираторной вирусной инфекции: заложенность носа, кашель. На следующий день присоединилась выраженная одышка. Ребенок был госпитализирован в отделение интенсивной терапии по месту жительства, откуда в срочном порядке переведен в отделение анестезиологии и интенсивной терапии ЛОДКБ с признаками ДН ІІ, ССН ІІА, эндотоксикоза тяжелой степени.
При повторном КТ-исследовании грудной клетки (рис. 3) выявлена отрицательная динамика: на фоне агенезии правого легкого отмечались признаки развития левосторонней полисегментарной пневмонии (неоднородное затемнение левого легочного поля в медиальных отделах, перивазальная и перибронхиальная инфильтрация), признаки гепатомегалии.

Ребенку проводилась интенсивная терапия в полном объеме. На 4-е сутки в связи с нарастанием одышки и признаков ДН ребенок был интубирован и переведен на ИВЛ аппаратом Newport. В течение 2 недель состояние ребенка оставалось тяжелым, периодически отмечались эпизоды бронхоспазма. На 15-е сутки дважды была зарегистрирована гипосистолия со снижением газообмена. Проводимые реанимационные мероприятия восстанавливали сердечный ритм. 21.06.2010 г. в связи с неэффективностью мероприятий по сердечно-легочной и церебральной реанимации констатирована биологическая смерть.
Заключительный клинический диагноз: ВПР бронхолегочной системы: агенезия правого легкого, кистозная гипоплазия левого легкого. Декстраверсия. Внегоспитальная левосторонняя полисегментарная пневмония, гнойный эндобронхит, бронхообструктивный синдром, ДН ІІ–ІІІ ст. Метаболическая кардиомиопатия с нарушением ритма (экстрасистолия). Синдром укорочения интервала РQ, СН ІІБ ст. Токсический гепатит, токсический нефрит. Токсико-гипоксическая энцефалопатия, синдром угнетения ЦНС, гидроцефальный синдром.
При патологоанатомическом исследовании (протокол № 101) выявлено, что грудная клетка асимметричная — слева уплощена, имеет суженные межреберные промежутки. В полостях тела органы расположены неправильно: в правой плевральной полости отсутствует правое легкое и правый главный бронх, органы средостения смещены вправо. Левое легкое увеличено в размерах, выступает кпереди из левой плевральной полости и прикрывает смещенные вправо органы средостения (рис. 4). Диафрагма имеет обычное строение, без дефектов. Плевральная, брюшная полости, а также полость перикарда содержат небольшое количество прозрачной жидкости. Правая плевральная полость уменьшена в размерах по отношению к левой плевральной полости. Серозные оболочки плевры серо-розовые, влажные, с мелкоточечными кровоизлияниями.

При гистологическом исследовании обнаружено, что структура легких неоднородна, альвеолы различной величины, участки дистелектазов чередуются с участками викарной эмфиземы. Межальвеолярные перегородки неравномерной толщины с очагами склероза и уплощением альвеолярного эпителия. В просветах альвеол различного рода экссудат: от геморрагического и серозно-десквамативного до гнойного, во многих альвеолах содержится большое количество гемосидерофагов. Имеются многочисленные очаги некрозов с деструкцией межальвеолярных перегородок и небольшим количеством лейкоцитов. Стенки бронхов содержат хрящевые пластинки эмбрионального типа, с выраженными дистрофическими изменениями, местами фрагментированные: некоторые бронхи лишены хрящевых пластинок, вследствие чего их просветы кистозно расширены. Вокруг бронхов — участки гипоплазированных альвеол и альвеолярные ходы. В просветах бронхов имеются клетки слущенного эпителия. Бронхиальный эпителий с воспалительной инфильтрацией и замещением цилиндрического эпителия на многослойный плоский. Сосуды полнокровны со стоянием лейкоцитов, стенки с плазматическим пропитыванием. Плевра и соединительнотканные прослойки отечные, с мелкими кровоизлияниями и стазом лейкоцитов в сосудах. Микропрепарат ткани легкого с участком крупного бронха без хрящевой ткани с десквамированным уплощенным эпителием представлен на микрофотографии (рис. 5).

Заключительный патологоанатомический диагноз: ВПР бронхолегочной системы: агенезия правого легкого, однодолевое левое легкое; очаговая простая гипоплазия левого легкого. Смещение органов средостения вправо. Викарная эмфизема левого легкого. Метаплазия бронхиального эпителия. Слизисто-гнойный эндобронхит. Полисегментарная левосторонняя пневмония. Декстракардия. Гипертрофическая кардиомиопатия с участками эндокардиального фиброза. Паренхиматозная дистрофия почек, печени, миокарда. Отек легких. Отек ткани головного мозга. Стигмы дизэмбриогенеза: внутренняя гидроцефалия І степени, слабо выраженная пиелоэктазия и мегауретер, кортикальная дисплазия почек. Акцидентальная инволюция тимуса.
Таким образом, картина заболевания при агенезии легкого определяется как самим пороком, так и возможностью присоединения инфекции. Зачастую обращение к специалистам связано с поражением единственного легкого и развитием легочно-сердечной недостаточности. Возможно сочетание агенезии легкого с другими бронхолегочными аномалиями, что, собственно, наблюдалось в данном случае. В современных условиях особое значение приобретает компьютерная томография, позволяющая четко диагностировать порок развития легких, дифференцировать характер и уровень поражения, а также возможные сопутствующие аномалии развития.



